Dlaczego dorośli coraz częściej decydują się na leczenie ortodontyczne
Najczęstsze powody decyzji o aparacie po 25–30 roku życia
Dorosły pacjent zwykle nie zakłada aparatu „bo tak wypada”, tylko dlatego, że od dawna przeszkadza mu konkretny problem. U części osób dominuje aspekt estetyczny – krzywy uśmiech, stłoczone dolne siekacze czy jedna „wysunięta” jedynka, którą widać na każdym zdjęciu. Inni zgłaszają się z powodu ścierających się zębów, bólu mięśni żucia albo zgrzytania nasilanego przez nieprawidłowy zgryz. Coraz częściej leczenie ortodontyczne jest też elementem przygotowania do implantów, koron lub mostów.
W praktyce gabinetowej najczęstsze powody podjęcia leczenia ortodontycznego przez dorosłych to:
- Estetyka uśmiechu – chęć wyprostowania zębów, zamknięcia szpar, złagodzenia „kłowatego” uśmiechu lub cofnięcia bardzo wysuniętych siekaczy.
- Problemy funkcjonalne – zgryz krzyżowy, zgryz głęboki, brak kontaktu siekaczy (zgryz otwarty) powodujące trudności w gryzieniu czy żuciu.
- Ścieranie zębów i pęknięcia szkliwa – niewłaściwe kontakty zębów przeciążają niektóre powierzchnie, co skutkuje klinami, bólami zębów i większą podatnością na złamania.
- Bóle stawów skroniowo‑żuchwowych – klikanie, trzaski, uczucie „blokowania” przy szerokim otwieraniu ust, bóle głowy związane z napięciem mięśni.
- Przygotowanie do leczenia protetycznego – wyrównanie zębów przed założeniem koron, mostów, implantów, aby uzyskać lepszą okluzję i stabilniejsze efekty.
Dla dorosłego często kluczowe jest też to, że wyprostowane zęby łatwiej się czyści. Mniej zakamarków oznacza mniejsze ryzyko próchnicy i chorób dziąseł. Dobrze ustawiony zgryz pomaga rozłożyć siły żucia tak, by nie „dobijać” pojedynczych zębów i wypełnień.
Różnice między leczeniem ortodontycznym u dziecka a u dorosłego
U pacjenta dorosłego kości szczęk nie rosną już w sposób naturalny. Szwów nie da się poszerzyć samym aparatem tak jak w wieku rozwojowym. To oznacza, że wady szkieletowe (np. bardzo wąska szczęka, znaczny tyłozgryz czy przodozgryz żuchwy) leczy się inaczej niż u dzieci – często konieczna bywa współpraca z chirurgiem szczękowym lub wybór leczenia kompromisowego.
Dodatkowo wielu dorosłych ma za sobą:
- stare wypełnienia, korony lub mosty,
- braki zębowe,
- przebyte choroby przyzębia (paradontoza),
- nawyki zgrzytania czy zaciskania zębów.
To wszystko wpływa na plan leczenia. Ortodonta musi ocenić nie tylko pozycję zębów, ale też stan kości, dziąseł, stawów skroniowo‑żuchwowych oraz jakość prac protetycznych. W niektórych sytuacjach pierwszym krokiem będzie wyleczenie przyzębia lub wymiana nieszczelnych wypełnień, a dopiero potem wybór między nakładkami Invisalign a tradycyjnym aparatem metalowym.
U dorosłego liczy się także stabilność efektu. Kość nie remodeluje się już tak szybko jak u nastolatków, a nawyki mięśniowe są utrwalone. Dlatego konieczne jest starannie zaplanowane retencja (utrzymanie efektu) po leczeniu, zwykle z użyciem retainerów przyklejanych lub nakładek retencyjnych.
Realne oczekiwania dorosłych: czas, dyskrecja, styl życia
Dorosła osoba częściej niż nastolatek myśli kategoriami: czy dam radę to pogodzić z pracą i rodziną. Pojawia się kilka praktycznych pytań:
- Jak bardzo aparat będzie widoczny w kontaktach zawodowych?
- Czy będę mógł swobodnie występować publicznie, prowadzić spotkania, nagrywać wideo?
- Ile czasu zajmie leczenie – rok, dwa, a może dłużej?
- Czy będę musiał zmieniać dietę i nawyki (kawa, czerwone wino, przekąski)?
Osoby pracujące z klientami, w sprzedaży, wystąpieniach publicznych czy mediach często szukają rozwiązań bardziej dyskretnych. Nakładki Invisalign dla dorosłych wydają się wtedy idealną opcją, bo z daleka są niemal niewidoczne, a na ważne wystąpienie można je wyjąć na krótki czas. W praktyce trzeba jednak uwzględnić, że nakładki również wymagają dyscypliny – noszenia przez 20–22 godziny dziennie i zdejmowania do posiłków.
Dla kogoś, kto je często „w biegu”, podjada, pije kolorowe napoje przez cały dzień, aparat stały może okazać się… prostszy w obsłudze, mimo że bardziej widoczny. To pokazuje, że kluczowe są nie tylko parametry medyczne, ale też codzienny styl życia.
Krótki przykład z praktyki
Pracowniczka działu HR, 35 lat, dużo wystąpień przed zespołem, spotkania rekrutacyjne. Krzywe dolne siekacze i lekko wysunięte górne jedynki. Miała silny opór przed założeniem tradycyjnego aparatu metalowego z obawy o wizerunek w firmie. Invisalign okazał się tu rozsądnym kompromisem – estetyka leczenia była wystarczająca, wada niezbyt skomplikowana, a pacjentka była zdyscyplinowana. Gdyby jednak ta sama osoba miała bardzo złożoną wadę, ortodonta mógłby zaproponować metalowy aparat ze względu na skuteczność, a Invisalign jedynie jako leczenie częściowe lub kompromisowe.
Co sprawdzić przed podjęciem decyzji o leczeniu
Przed wyborem między nakładkami Invisalign a tradycyjnym aparatem metalowym warto przejść przez krótką listę kontrolną:
- Krok 1: Ustal, czy Twoja motywacja jest tylko estetyczna, czy także zdrowotna (bóle, ścieranie zębów, problemy ze stawem, planowane implanty).
- Krok 2: Zastanów się, ile realnie jesteś w stanie poświęcić czasu na higienę (czyszczenie aparatu) i na wizyty kontrolne.
- Krok 3: Oceń, na ile ważna jest dla Ciebie dyskrecja leczenia i czy metalowe zamki będą problemem w pracy lub życiu towarzyskim.
- Krok 4: Przygotuj się psychicznie na to, że leczenie może potrwać 12–24 miesiące, a w trudniejszych przypadkach dłużej.
Co sprawdzić: czy akceptujesz dłuższy proces, częste kontrole i ewentualne niedogodności, oraz czy motywacja jest na tyle silna, by utrzymać dyscyplinę przez cały czas leczenia.

Jak ortodonta kwalifikuje dorosłego do Invisalign lub aparatu metalowego
Krok 1: Wywiad i rozmowa o oczekiwaniach pacjenta
Każde odpowiedzialne leczenie ortodontyczne u dorosłego powinno zacząć się od dokładnego wywiadu. Ortodonta pyta nie tylko o zęby, ale również o:
- rodzaj pracy (kontakty z klientem, wystąpienia, praca fizyczna),
- tryb życia (częste podróże, zmiany czasu, nieregularne posiłki),
- nawyki (paleniem papierosów, częste picie kawy, podjadanie, zgrzytanie zębami),
- choroby ogólne (cukrzyca, choroby autoimmunologiczne, osteoporoza),
- przyjmowane leki i stan ogólnego zdrowia.
Na tym etapie pacjent powinien jasno powiedzieć, czego się spodziewa: czy chce przede wszystkim wyprostować przednie zęby, czy zależy mu również na poprawie zgryzu w odcinkach bocznych. Ma to ogromne znaczenie przy wyborze metody leczenia. Pełna korekta zgryzu może wymagać bardziej zaawansowanych rozwiązań, częściej z użyciem aparatu metalowego lub kombinacji metod.
Dobrze przeprowadzony wywiad pomaga też ocenić, czy pacjent poradzi sobie z wymaganiami Invisalign. Osoba, która jest w ciągłym biegu, jada nieregularnie i ma problem z utrzymaniem nawyków, może mieć trudności z noszeniem nakładek przez wymagane 20–22 godziny dziennie.
Krok 2: Badanie jamy ustnej, skan 3D i analiza zgryzu
Po zebraniu informacji ortodonta przechodzi do dokładnego badania:
- ocena stanu zębów – próchnica, pęknięcia, nadwrażliwość, wypełnienia, korony,
- ocena dziąseł i przyzębia – krwawienie, recesje, głębokość kieszonek, ruchomość zębów,
- ocena toru ruchu żuchwy i pracy stawów skroniowo‑żuchwowych,
- zdjęcia wewnątrzustne i zewnątrzustne, panoramę, często CBCT (tomografia),
- skan 3D łuków zębowych lub wyciski tradycyjne, jeśli skanera nie ma.
Na podstawie skanów 3D ortodonta ocenia stłoczenia, szpary, rotacje, wysokość zgryzu, relacje między szczęką a żuchwą. W przypadku Invisalign dla dorosłych skan jest podstawą do przygotowania cyfrowego planu leczenia (tzw. ClinCheck lub analogiczny system), który pokazuje etap po etapie, jak zęby będą się przemieszczać.
Badanie przyzębia ma kluczowe znaczenie. U pacjentów z zaawansowaną paradontozą nie każdy rodzaj przesunięć zębów jest możliwy, bo tkanki podtrzymujące są osłabione. Czasem trzeba ograniczyć się do delikatnej korekty estetycznej lub najpierw przeprowadzić intensywne leczenie periodontologiczne.
Krok 3: Ocena złożoności wady zgryzu
Na podstawie zebranych danych ortodonta klasyfikuje wadę jako lekką, umiarkowaną lub złożoną. Pod uwagę bierze m.in.:
- poziom stłoczenia – o ile milimetrów brakuje miejsca na zęby w łuku,
- obecność rotacji (obrócenia zęba wokół własnej osi), szczególnie kłów i przedtrzonowców,
- charakter wady pionowej (zgryz otwarty, głęboki) i poziomej (tyłozgryz, przodozgryz),
- ewentualne wady szkieletowe – różnice w budowie kości szczęki i żuchwy, które nie wynikają tylko z ustawienia zębów.
Im bardziej złożony przypadek, tym większe znaczenie ma metoda dająca maksymalną kontrolę biomechaniczną – czyli aparat stały (najczęściej metalowy) z możliwością stosowania dodatkowych elementów: miniimplantów, łuków podniebiennych, wyciągów zewnątrzustnych.
U dorosłych bardzo często występuje kombinacja problemów: niewielkie stłoczenie, ale też lekki zgryz otwarty, przesunięcie linii pośrodkowej, brak jednego zęba, który trzeba uzupełnić implantem. Dobre leczenie wymaga wtedy kompromisu między estetyką metody (Invisalign) a jej skutecznością i przewidywalnością (metalowy aparat).
Kiedy Invisalign w ogóle nie wchodzi w grę
Mimo ogromnego postępu, jaki wykonały systemy nakładkowe, nie każdą wadę u dorosłego da się leczyć efektywnie tylko nakładkami. Przeciwwskazania względne lub bezwzględne obejmują m.in.:
- bardzo poważne wady szkieletowe wymagające leczenia chirurgiczno‑ortodontycznego,
- konieczność dużych przemieszczeń zębów trzonowych w trzech płaszczyznach,
- trudne rotacje kłów, głębokie przemieszczenia korzeni,
- ograniczone możliwości zakotwienia (np. brak zębów, zredukowana kość),
- brak współpracy pacjenta – nierealne jest noszenie nakładek 20–22 godziny dziennie.
W takich przypadkach ortodonta najczęściej rekomenduje aparat metalowy lub łączy metody: np. leczenie stałym aparatem w najtrudniejszej fazie, a potem kontynuacja lub wykończenie leczenia nakładkami Invisalign, gdy zgryz jest już częściowo skorygowany.
Co sprawdzić podczas konsultacji z ortodontą
Żeby świadomie wybrać między nakładkami Invisalign a aparatem metalowym, podczas konsultacji zwróć uwagę na kilka elementów:
- Czy lekarz przedstawił więcej niż jedną opcję? Jeśli słyszysz tylko o jednej metodzie, dopytaj, dlaczego inne są odradzane.
- Czy jasno omówiono ograniczenia każdej metody? Np. że Invisalign może nie wyprostować idealnie bardzo trudnych rotacji, a aparat metalowy będzie bardziej widoczny i kłopotliwy w higienie.
- Czy padła informacja o czasie leczenia i liczbie wizyt? Przy Invisalign często wizyty są rzadsze, ale nie zawsze krótsze.
- Czy pokazano przykłady podobnych przypadków u dorosłych? Dobrze widzieć rzeczywiste rezultaty, a nie tylko zdjęcia marketingowe.
Krok 4: Ustalenie realnego celu leczenia
Po analizie zgryzu ortodonta przechodzi do rozmowy o tym, jaki poziom korekty jest realny przy danej metodzie. Dla dorosłego pacjenta różnica między „ideałem” a „realnym, bezpiecznym efektem” bywa kluczowa.
W praktyce ustala się zazwyczaj jeden z trzech scenariuszy:
- Leczenie pełne – korekta zarówno estetyki, jak i funkcji, z wyrównaniem łuków, korektą zgryzu bocznego, przygotowaniem pod implanty/mosty; najczęściej aparat metalowy lub kombinacja metod.
- Leczenie głównie estetyczne – skupienie na przednim odcinku, poprawie uśmiechu, z mniejszą ingerencją w zgryz boczny; częściej stosowany Invisalign.
- Leczenie kompromisowe – poprawa najważniejszych problemów (np. pozycja siekaczy, wyrównanie linii pośrodkowej), przy akceptacji drobnych niedoskonałości końcowych.
To na tym etapie często zapada decyzja: Invisalign jako metoda pozwalająca dyskretnie poprawić uśmiech lub aparat metalowy, gdy celem jest szeroka odbudowa funkcji zgryzu.
Co sprawdzić: poproś ortodontę o jasne rozróżnienie: co jest możliwe przy Invisalign, co przy aparacie metalowym, a co pozostałoby niezmienione przy każdym z rozwiązań.

Invisalign – jak działają nakładki przezroczyste w praktyce
Z czego składa się system Invisalign
Invisalign to nie tylko same nakładki. Cały system obejmuje:
- nakładki (alignery) – indywidualnie zaprojektowane, przezroczyste „szyny”, wymieniane co 7–14 dni,
- attachmenty – małe, kompozytowe „wypustki” na zębach, które nadają nakładkom punkt zaczepienia i pozwalają na bardziej precyzyjne ruchy,
- plany cyfrowe – sekwencję ruchów zębów opracowaną w oprogramowaniu (np. ClinCheck),
- elastyczne wyciągi – gumki zakładane między łukami, gdy trzeba mocniej skorygować zgryz.
Bez attachmentów i przemyślanego planu nakładki działałyby jak „delikatna szyna”. To właśnie te drobne elementy i cyfrowa analiza sprawiają, że system jest w stanie wykonać precyzyjne ruchy zębów, a nie tylko lekko je „prostować”.
Co sprawdzić: zapytaj, czy w Twoim przypadku konieczne będą attachmenty, gdzie będą umieszczone i jak bardzo będą widoczne przy uśmiechu.
Jak wygląda typowy przebieg leczenia Invisalign u dorosłego
Cały proces można podzielić na kilka etapów. Dobrze je poznać, zanim zapadnie decyzja.
Krok 1 – skanowanie i plan cyfrowy
Po badaniu ortodonta wykonuje skan 3D łuków zębowych, zdjęcia i zleca przygotowanie cyfrowego planu. Pacjent otrzymuje wizualizację, jak zęby będą się przesuwały w kolejnych etapach – to często bardzo motywujące.
Krok 2 – omówienie planu
Na kolejnej wizycie lekarz pokazuje symulację, omawia czas leczenia, liczbę nakładek, konieczność redukcji szkliwa (IPR) czy stosowania wyciągów. To dobry moment, żeby zadać szczegółowe pytania i doprecyzować oczekiwania.
Krok 3 – założenie attachmentów i wydanie pierwszego pakietu nakładek
Podczas pierwszej „właściwej” wizyty przyklejane są attachmenty, czasem wykonuje się też delikatne szlifowanie kontaktów międzyzębowych. Pacjent otrzymuje kilka kompletów nakładek z instrukcją, kiedy je zmieniać.
Krok 4 – regularne kontrole
Wizyty kontrolne odbywają się zwykle co 6–10 tygodni. Ortodonta sprawdza, czy zęby „podążają” za planem, czy nakładki dobrze przylegają, czy nie trzeba wprowadzić korekt. W razie odchyleń plan może zostać zaktualizowany, a nowe nakładki – docięte do rzeczywistej sytuacji.
Krok 5 – refinements, czyli dopracowanie efektu
U dorosłych często konieczna jest dodatkowa seria nakładek na końcu leczenia – to tzw. refinements. Służy to „dociągnięciu” drobnych szczegółów: wyrównaniu linii brzegów siecznych, minimalnej korekcie rotacji.
Co sprawdzić: zapytaj, ile serii nakładek jest uwzględnionych w wycenie (czy refinements są w cenie, czy płatne osobno).
Dyscyplina noszenia – kluczowy warunek skuteczności
Invisalign wymaga od dorosłego pacjenta szczególnej konsekwencji. System działa tylko wtedy, gdy nakładki są na zębach przez 20–22 godziny na dobę.
Typowe błędy, które osłabiają efekt leczenia:
- zdejmowanie nakładek „na chwilę” w pracy i zapominanie o ponownym założeniu,
- noszenie ich głównie wieczorem i w nocy, bo „w dzień przeszkadzają”,
- przedłużanie czasu używania jednej pary nakładek i nieregularne ich zmiany,
- picie słodzonych lub barwiących napojów z założonymi nakładkami.
Jeden z częstych scenariuszy: pacjent deklaruje na początku pełną gotowość, ale po kilku tygodniach zaczyna skracać czas noszenia. Zęby przestają nadążać za planem, nakładki gorzej „siadają”, konieczne są poprawki, a leczenie się wydłuża.
Co sprawdzić: zanim wybierzesz Invisalign, oceń realistycznie swój dzień: ile razy jesz, jak często masz spotkania, jak radzisz sobie z nawykami. Lepiej wybrać aparat stały niż mieć nakładki, których nie będziesz nosić.
Codzienność z Invisalign: jedzenie, higiena, komfort
Na co dzień Invisalign oznacza kilka konkretnych nawyków:
- nakładki zdejmujesz do każdego posiłku (również przekąsek),
- wodę możesz pić z nakładkami, ale kawę, herbatę, soki – już nie,
- po jedzeniu trzeba przynajmniej przepłukać usta, a najlepiej umyć zęby przed ponownym założeniem.
Jeśli pacjent ma nieregularny tryb pracy i wiele spotkań, logistycznie bywa to wyzwaniem. Z drugiej strony, higiena przy Invisalign jest prostsza: można normalnie myć zęby i nitkować bez przeszkód aparatu stałego.
Pod względem komfortu ból zwykle jest mniejszy niż przy aparacie metalowym, ale przy zmianie na nową nakładkę pojawia się ucisk przez pierwsze 1–3 dni. U niektórych dorosłych w pierwszych tygodniach występuje lekkie seplenienie, które zwykle szybko mija.
Co sprawdzić: przemyśl, czy w Twoim trybie pracy realne jest mycie zębów (lub przynajmniej płukanie) po każdym posiłku – od tego zależy komfort jamy ustnej i estetyka nakładek.
Kiedy Invisalign daje szczególnie dobre wyniki u dorosłych
W praktyce klinicznej nakładki sprawdzają się bardzo dobrze w kilku typowych sytuacjach:
- niewielkie i umiarkowane stłoczenia zębów przednich,
- szparowatość (przerwy między zębami),
- łagodne wady zgryzu poziomego (lekki tyłozgryz) przy dobrej współpracy z wyciągami,
- retreatment – leczenie po nawrocie wady u osób, które już kiedyś nosiły aparat.
Przykład z praktyki: mężczyzna 40+, menedżer sprzedaży, po wcześniejszym leczeniu aparatem stałym w wieku nastoletnim. Zęby „rozjechały się” po kilku latach bez retainera. Invisalign pozwolił w kilka miesięcy przywrócić estetykę uśmiechu bez powrotu do widocznego aparatu metalowego.
Co sprawdzić: poproś o pokazanie 1–2 przykładów dorosłych pacjentów z podobną wadą, leczonych nakładkami, z dokumentacją „przed” i „po”.
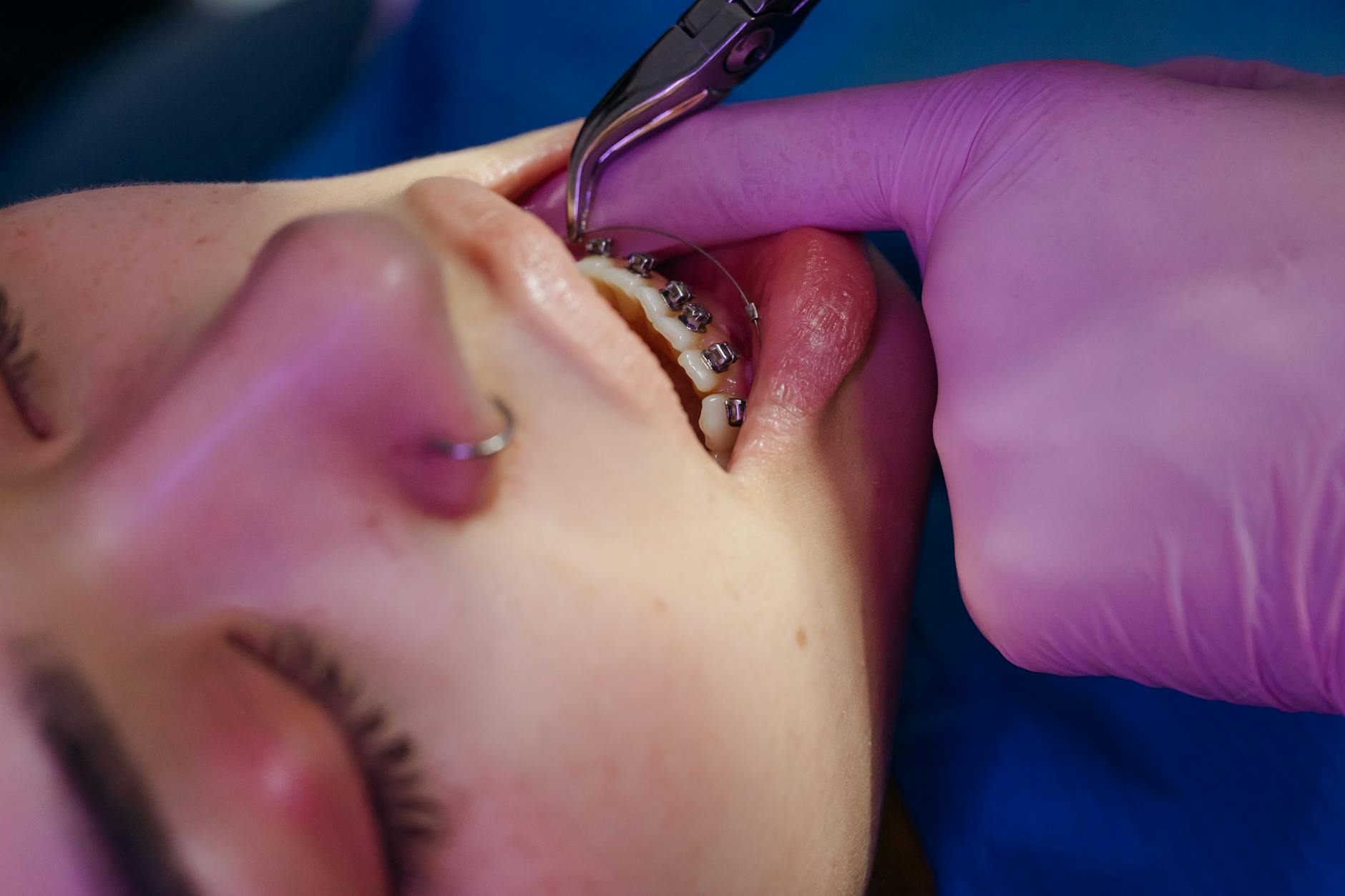
Aparat metalowy – klasyczne rozwiązanie i jego możliwości
Budowa i zasada działania aparatu metalowego
Tradycyjny aparat metalowy składa się z kilku podstawowych elementów:
- zamki – przyklejane do każdego zęba, stanowią „uchwyty” dla łuku,
- pierścienie lub tuby – zakładane na zęby trzonowe, dające mocne zakotwienie,
- łuk ortodontyczny – cienki drut przechodzący przez zamki i wywierający siłę przesuwającą zęby,
- ligatury lub klapki – utrzymujące łuk w zamkach (w klasycznych aparatach gumki, w zamkach samoligaturujących – specjalne klapki),
- dodatkowe elementy – sprężyny, łańcuszki, wyciągi elastyczne, miniimplanty.
Aparat działa w sposób ciągły – łuk, dążąc do „zapamiętanego” kształtu, przesuwa zęby stopniowo do pożądanej pozycji. W przeciwieństwie do Invisalign pacjent nie może go zdjąć, co jest zarazem zaletą (pewność działania), jak i utrudnieniem (higiena, estetyka).
Co sprawdzić: zapytaj, czy w Twoim przypadku przewidziany jest aparat klasyczny, czy samoligaturujący, oraz jakie są różnice w komforcie i higienie.
Etapy leczenia aparatem metalowym
Proces leczenia stałym aparatem również przebiega według określonych kroków.
Krok 1 – przygotowanie jamy ustnej
Przed założeniem aparatu trzeba wyleczyć próchnicę, ustabilizować choroby dziąseł i usunąć kamień nazębny. U dorosłych często wykonuje się też wymianę nieszczelnych wypełnień, żeby uniknąć problemów w trakcie leczenia.
Krok 2 – cementowanie zamków
Ortodonta przykleja zamki do zębów, zakłada pierścienie na trzonowce, a następnie przewleka łuk. Już po kilku godzinach pojawia się uczucie napięcia, a w kolejnych dniach delikatny ból – szczególnie przy gryzieniu.
Krok 3 – wizyty kontrolne i zmiana łuków
Kontrole zwykle odbywają się co 4–8 tygodni. Lekarz zmienia łuki na mocniejsze, aktywuje sprężyny, dokłada łańcuszki zamykające szpary. To na tych wizytach następuje zasadnicza „regulacja” aparatu.
Krok 4 – faza wykończeniowa
Końcówka leczenia polega na dopracowaniu kontaktów między zębami, korekcie drobnych rotacji, wyrównaniu linii zgryzu. Często stosuje się wtedy dodatkowe łuki wykończeniowe, wyciągi elastyczne lub miniimplanty dla lepszej kontroli pionowej i poziomej.
Co sprawdzić: dopytaj o szacowaną częstotliwość i czas trwania wizyt – u dorosłych, szczególnie z rozbudowanym planem, mogą być one nieco dłuższe.
Aparat metalowy a higiena jamy ustnej
Aparat stały wymusza znacznie bardziej skrupulatną higienę. Pokarm łatwiej odkłada się wokół zamków i pod łukiem, a niedokładne mycie szybko skutkuje odkładaniem płytki, przebarwieniami i stanem zapalnym dziąseł.
Podstawowy zestaw „narzędzi” obejmuje zwykle:
- szczoteczkę manualną lub elektryczną z małą główką,
- szczoteczki jednopęczkowe do czyszczenia okolic zamków,
- nić dentystyczną z przewlekaczem lub irygator wodny,
- pasty i płukanki o działaniu przeciwzapalnym (czasowo, wg zaleceń lekarza).
Brak dobrej higieny u dorosłego może „zniweczyć” wysiłek leczenia ortodontycznego: po zdjęciu aparatu zamiast równych, zdrowych zębów widać odwapnienia, ubytki i cofnięte dziąsła.
Co sprawdzić: zapytaj, czy w Twoim planie przewidziane są dodatkowe wizyty higienizacyjne w trakcie leczenia i jak często powinny się odbywać.
Możliwości biomechaniczne aparatu metalowego
Aparat stały daje ortodoncie największą kontrolę nad ruchem zębów. Pozwala na:
- precyzyjne obracanie (rotowanie) zębów wokół własnej osi,
- kontrolę położenia korzeni w kości (nie tylko koron),
- złożone ruchy segmentowe całych grup zębowych,
- trudne intruzje (wprowadzenie zęba głębiej w kość) i ekstruzje (wysuwanie zęba),
- zakotwienie poprzez miniimplanty, łuki podniebienne, aparaty dodatkowe.
To dlatego przy złożonych wadach szkieletowych, dużych przemieszczeniach trzonowców lub rozległych przygotowaniach do leczenia protetycznego aparat metalowy jest najczęściej pierwszym wyborem.
Co sprawdzić: poproś o wyjaśnienie, jakie ruchy w Twoim przypadku są kluczowe (np. intruzja siekaczy, przesunięcie trzonowców) i dlaczego aparat stały daje tu przewagę nad Invisalign.
Komfort i estetyka – na co przygotować się przy aparacie metalowym
U dorosłych aparat metalowy najmocniej „ujawnia się” w dwóch obszarach: odczuwania bólu i widoczności w sytuacjach zawodowych. Dobrze jest to sobie poukładać, zanim zapadnie decyzja.
Krok 1 – pierwsze dni po założeniu
Po cementowaniu zamków i założeniu łuku pojawia się drażnienie policzków i warg oraz tkliwość zębów. Zwykle trwa to 3–7 dni. Pomaga:
- wosk ortodontyczny na ostre elementy,
- miękka dieta (zupy, jogurty, makaron),
- leki przeciwbólowe, jeśli potrzebne – po konsultacji z lekarzem.
U dorosłych odczucie bólu bywa silniejsze niż u nastolatków, bo kość jest gęstsza, a próg bólu często niższy z powodu stresu i napięcia mięśniowego.
Krok 2 – codzienne funkcjonowanie i mówienie
Po okresie adaptacji większość pacjentów przestaje „czuć” aparat w ciągu dnia. Mowa zazwyczaj pozostaje wyraźna, choć przy aparatach z dodatkowymi elementami podniebiennymi może pojawić się lekkie seplenienie – zwykle przejściowe.
Krok 3 – kwestia wyglądu w pracy i życiu społecznym
Obawy dorosłych najczęściej dotyczą wizerunku zawodowego. Aparat metalowy jest widoczny, szczególnie w strefie uśmiechu. W praktyce:
- w kontaktach online i przy stonowanej mimice aparat zwraca mniejszą uwagę,
- u osób, które dużo prezentują lub pracują z klientem, efekt psychologiczny na początku bywa spory, potem zwykle maleje.
Dla części pacjentów rozwiązaniem pośrednim są zamki estetyczne (ceramiczne) na zębach przednich i metalowe na bocznych – lekarz może omówić taki wariant.
Typowy błąd: zakładanie, że „jakoś się przyzwyczaję do bólu i wyglądu”, bez realnego przeanalizowania, jak aparat wpłynie na pracę, wystąpienia publiczne czy relacje z klientami.
Co sprawdzić: poproś ortodontę o zdjęcia dorosłych pacjentów z aparatem metalowym w sytuacjach „codziennych” (uśmiech, mówienie), żeby realnie ocenić, jak to wygląda.
Skuteczność Invisalign vs aparat metalowy w różnych typach wad
Klasyfikacja wad – od czego w ogóle zacząć porównanie
Porównanie skuteczności ma sens dopiero po określeniu, z jaką wadą mamy do czynienia. U dorosłych najczęściej spotyka się:
- stłoczenia – zęby są „ściśnięte”, zachodzą na siebie,
- szparowatość – odstępy między zębami,
- wady zgryzu poziomego – tyłozgryz, przodozgryz,
- wady zgryzu pionowego – zgryz głęboki, zgryz otwarty,
- wady poprzeczne – krzyżowy zgryz, zwężone łuki,
- wady mieszane i szkieletowe – połączenie powyższych plus nieprawidłowy układ szczęki i żuchwy.
Dopiero po precyzyjnej diagnozie (zdjęcia, skan, analiza modeli, cefalometria) można realnie ocenić, czy nakładki dadzą efekt porównywalny do aparatu stałego.
Co sprawdzić: poproś o jasne określenie typu Twojej wady (np. „zgryz otwarty z umiarkowanym stłoczeniem w łuku dolnym”) i zapisz tę nazwę – będzie łatwiej porównać różne opinie.
Stłoczenia i szparowatość – kiedy Invisalign dorównuje aparatowi
W przypadku ustawienia zębów w jednym łuku (bez dużego udziału szkieletu) Invisalign i aparat metalowy często dają porównywalne efekty.
Krok 1 – niewielkie stłoczenia i szpary
Przy lekkich i umiarkowanych stłoczeniach zębów przednich oraz przy szparowatości:
- nakładki bardzo dobrze radzą sobie z „porządkowaniem” linii uśmiechu,
- możliwa jest kontrolowana ekspansja łuku (poszerzenie w granicach bezpieczeństwa),
- dobrze działa zamykanie niewielkich szpar między zębami.
Jeśli dodatkowo plan obejmuje delikatne zmiany kształtu zębów (np. kosmetyczne szlifowanie brzegów, odbudowy kompozytowe), nakładki dają lekarzowi sporą swobodę planowania, a pacjentowi – estetykę w trakcie leczenia.
Krok 2 – większe stłoczenia
Przy dużym stłoczeniu zębów (brak miejsca, zęby „na siebie zachodzą” mocno):
- często konieczne jest poszerzenie łuków lub usunięcie zębów,
- aparat metalowy lepiej kontroluje korzenie i nachylenie zębów,
- nakładki mogą mieć trudność z pełnym przeniesieniem planu przy dużych przemieszczeniach.
W takich sytuacjach Invisalign bywa rozwiązaniem, ale wymaga bardziej rozbudowanych attachmentów, częstszych korekt planu i bardzo dobrej współpracy pacjenta.
Co sprawdzić: zapytaj, ile milimetrów stłoczenia lub szpary występuje u Ciebie i czy dla tego zakresu wyniki Invisalign są – według lekarza – porównywalne z aparatem stałym.
Zgryz głęboki i zgryz otwarty – różnice w kontroli pionowej
Wady pionowe są dla systemów nakładkowych większym wyzwaniem niż niewielkie ustawienie zębów w jednym łuku.
Przy zgryzie głębokim (górne siekacze mocno przykrywają dolne):
- aparat metalowy daje szerokie możliwości intruzji (wprowadzenia zębów głębiej w kość),
- można precyzyjnie sterować położeniem zarówno siekaczy, jak i trzonowców,
- często łączy się go z dodatkowymi aparatami i miniimplantami dla stabilnego efektu.
Nakładki również mogą „otwierać” zgryz głęboki, jednak:
- efekt intruzji bywa bardziej ograniczony,
- łatwiej o utratę kontroli nad pozycją korzeni,
- niewielki błąd w noszeniu nakładek od razu przekłada się na gorszą realizację planu.
Przy zgryzie otwartym (brak kontaktu siekaczy przy zgryzie):
- leczenie nakładkami często wymaga intensywnej współpracy z wyciągami,
- efekt bywa dobry przy łagodnych przypadkach i prawidłowych proporcjach twarzy,
- przy bardziej nasilonych wadach i komponentach szkieletowych zwykle lepszą kontrolę daje aparat stały, często w połączeniu z chirurgią.
Co sprawdzić: poproś lekarza o pokazanie na zdjęciach bocznych, jak ma się zmienić wysokość zgryzu (np. intruzja siekaczy, zmiana położenia trzonowców) i dlaczego sugeruje konkretną metodę.
Tyłozgryz, przodozgryz i wady szkieletowe – gdzie przewagę ma aparat stały
Wady poziome często łączą się u dorosłych z różnicami w budowie kości (szczęka, żuchwa). Tu granice możliwości między Invisalign a aparatem metalowym stają się wyraźniejsze.
Krok 1 – łagodny tyłozgryz u dorosłego
Jeśli problem dotyczy głównie zębów (a nie kości):
- Invisalign, przy odpowiednim użyciu wyciągów elastycznych, może skutecznie korygować relację łuków,
- wymaga to jednak bezwzględnej systematyczności – noszenia zarówno nakładek, jak i wyciągów zgodnie z zaleceniami.
Aparat metalowy z wyciągami lub miniimplantami ma tu zwykle większe możliwości biomechaniczne, zwłaszcza jeśli konieczne są większe ruchy trzonowców.
Krok 2 – przodozgryz i wady szkieletowe
Przodozgryz (wysunięta żuchwa lub cofnięta szczęka) u dorosłego to najczęściej wada szkieletowa. W takich przypadkach:
- leczenie maskujące (samymi zębami) ma ograniczenia,
- często rozważa się leczenie ortodontyczno-chirurgiczne,
- aparat stały jest standardem przygotowania do zabiegu i wykończenia pooperacyjnego.
Invisalign może być czasem użyty w lekkich przodozgryzach zębodołowych (dotyczących głównie zębów), ale przy poważniejszych dysproporcjach kości jego rola jest ograniczona.
Co sprawdzić: zapytaj wprost, czy Twoja wada ma charakter głównie zębowy, czy szkieletowy i czy ortodonta bierze pod uwagę współpracę z chirurgiem szczękowo-twarzowym.
Przygotowanie do leczenia protetycznego i implantów
U dorosłych ortodoncja coraz częściej stanowi etap planowania kompleksowego – odbudów protetycznych, koron, mostów, implantów.
Krok 1 – wyrównanie zębów przed koronami i licówkami
Jeśli celem jest poprawa estetyki z równoczesną wymianą koron lub wykonaniem licówek:
- Invisalign może precyzyjnie „ustawić” zęby w planowanej pozycji pod przyszłe odbudowy,
- szczególnie przydaje się w strefie uśmiechu, gdy pacjent bardzo dba o wygląd w trakcie leczenia.
W takich przypadkach lekarz planujący protetykę często współpracuje z ortodontą nad cyfrowym projektem końcowego uśmiechu, a nakładki są narzędziem do uzyskania odpowiedniego ustawienia zębów.
Krok 2 – przygotowanie pod implanty i mosty
Gdy brakuje zębów lub są one przesunięte w luki:
- aparat metalowy pozwala na złożone przesunięcia trzonowców i korektę osi korzeni,
- łatwiej jest uzyskać miejsce pod implant w optymalnej pozycji,
- w niektórych sytuacjach możliwe jest nawet zamknięcie luki bez implantów, wyłącznie przesunięciem zębów.
Invisalign bywa w takich przypadkach używany, ale przy większych przemieszczeniach zębów bocznych i wymogu dokładnej kontroli korzeni przewagę zazwyczaj ma aparat stały.
Co sprawdzić: zapytaj, jak ma wyglądać docelowy plan protetyczny (korony, implanty, mosty) i jakie ustawienie zębów jest do tego potrzebne – dopiero potem wybierz metodę ortodontyczną.
Ryzyko nawrotu wady – retencja po Invisalign i po aparacie metalowym
Niezależnie od metody leczenia zęby mają tendencję do powrotu w dawne pozycje. Kluczowe jest więc to, jak wygląda faza retencji.
Krok 1 – typowe rozwiązania retencyjne
Po zakończeniu aktywnego leczenia stosuje się zwykle:
- retainery stałe – cienkie druciki przyklejone od strony językowej/podniebiennej, najczęściej na zębach przednich,
- retainery wyjmowane – płyty akrylowe lub przezroczyste szyny retencyjne.
U dorosłych najczęściej łączy się oba rozwiązania: drucik plus okresowe noszenie szyny na noc.
Krok 2 – retencja po Invisalign
Po leczeniu nakładkami pacjenci są przyzwyczajeni do noszenia przezroczystych szyn, dlatego:
- łatwiej akceptują szyny retencyjne jako „kontynuację” nawyku,
- częściej decydują się na noszenie ich przez długi czas (w wersji nocnej),
- obowiązuje jednak ta sama zasada: brak retencji = duże ryzyko nawrotu.
Krok 3 – retencja po aparacie metalowym
Po zdjęciu aparatu stałego zęby są „rozluźnione” w kości i szczególnie podatne na przemieszczenia. Odpowiednia retencja jest tu absolutnie kluczowa. Błędem bywa:
- rezygnacja z retencji stałej przy dużych stłoczeniach w wywiadzie,
- noszenie płyty retencyjnej tylko „od czasu do czasu”,
- brak kontroli, czy drucik retencyjny jest cały i dobrze przyklejony.
Co sprawdzić: poproś już na etapie planowania o opis retencji po leczeniu – jaki rodzaj retainera, na jak długo, jak często kontrole – i zanotuj to w swoim planie.
Czas leczenia – kiedy nakładki przyspieszają, a kiedy wydłużają terapię
Czas leczenia zależy przede wszystkim od rodzaju wady, ale metoda również ma znaczenie.
Krótsze leczenie z Invisalign może wystąpić, gdy:
- wada dotyczy głównie estetyki przednich zębów,
- plan jest dobrze opracowany cyfrowo, a pacjent nosi nakładki zgodnie z zaleceniami,
- nie ma konieczności skomplikowanych ruchów zębów bocznych.
Przy takich wskazaniach nakładki pozwalają czasem „skondensować” terapię w 6–12 miesięcy.
Najczęściej zadawane pytania (FAQ)
Co jest lepsze dla dorosłych: Invisalign czy tradycyjny aparat metalowy?
Dla dorosłych „lepsze” oznacza zwykle połączenie skuteczności, dyskrecji i dopasowania do stylu życia. Aparat metalowy jest najczęściej bardziej uniwersalny – sprawdza się również przy skomplikowanych wadach zgryzu, dużych przesunięciach zębów czy konieczności precyzyjnej kontroli ruchów zębowych. Invisalign świetnie odpowiada na potrzeby estetyczne i komfortowe, zwłaszcza przy umiarkowanych wadach i dobrej dyscyplinie pacjenta.
Praktycznie wygląda to tak: jeśli priorytetem jest maksymalna skuteczność w trudnej wadzie, ortodonta częściej sugeruje aparat metalowy. Jeśli wada jest średnio nasilona, a kluczowa jest dyskrecja (np. praca z klientem, wystąpienia publiczne), Invisalign może być pierwszym wyborem. Ostateczną decyzję podejmuje się po badaniu, analizie zdjęć i skanów 3D.
Co sprawdzić: stopień skomplikowania wady (ocena ortodonty) i swoje oczekiwania: czy najważniejsza jest estetyka podczas leczenia, czy pełna korekta funkcji zgryzu.
Czy Invisalign działa tak samo skutecznie jak aparat metalowy u dorosłych?
U wielu dorosłych z łagodnymi i umiarkowanymi wadami Invisalign może dać równie dobry efekt jak aparat metalowy. Dotyczy to m.in. prostowania siekaczy, zamykania niewielkich szpar czy korygowania niezbyt dużych stłoczeń. Warunkiem jest noszenie nakładek 20–22 godziny na dobę i regularne wymienianie ich zgodnie z planem leczenia.
Przy dużych rotacjach zębów, znacznych przemieszczeniach pionowych, poważnych wadach szkieletowych (np. mocny przodozgryz, duża asymetria) aparat metalowy zwykle pozwala na bardziej precyzyjną i przewidywalną kontrolę ruchów. Czasem stosuje się rozwiązania kombinowane: część leczenia aparatem stałym, a wykończenie nakładkami.
Co sprawdzić: czy Twoja wada kwalifikuje się do pełnej korekty Invisalign, czy ortodonta mówi o leczeniu „częściowym” lub „kompromisowym” – to sygnał, że aparat metalowy może być skuteczniejszy.
Jaki jest średni czas leczenia Invisalign vs aparatem metalowym u dorosłych?
U dorosłych typowy czas leczenia i Invisalign, i aparatem metalowym wynosi około 12–24 miesięcy. Prostsze przypadki (np. lekkie stłoczenia w odcinku przednim) mogą skończyć się w 6–12 miesięcy, a bardzo złożone wady wymagają nawet ponad 2 lat, niezależnie od metody.
Różnica polega raczej na organizacji leczenia niż na „magicznie krótszym czasie” którejś z metod. Przy aparacie metalowym kontrole bywają częstsze (co 4–6 tygodni), przy Invisalign czasem są nieco rzadsze, ale leczenie może się wydłużyć, jeśli pacjent nie nosi nakładek wystarczająco długo lub często je gubi.
Co sprawdzić: orientacyjny czas leczenia podany przez ortodontę, liczbę koniecznych wizyt kontrolnych i swoją gotowość do systematycznego noszenia aparatu lub nakładek.
Czy Invisalign rzeczywiście jest mniej widoczny niż aparat metalowy?
Tak – przezroczyste nakładki Invisalign są z daleka praktycznie niewidoczne. Z bliska można zauważyć lekką poświatę na zębach, czasem małe „wypustki” (attachmenty) z kompozytu, ale nie są to elementy tak rzucające się w oczy jak metalowe zamki. Dla osób, które często występują publicznie, prowadzą spotkania czy pracują z klientem, jest to duża przewaga.
Warto jednak pamiętać, że nakładki trzeba zdejmować do jedzenia i picia kolorowych napojów (kawa, herbata, wino), co wymaga dyscypliny i dostosowania się do nowych nawyków w ciągu dnia. U części pacjentów właśnie ten aspekt okazuje się trudniejszy niż akceptacja widocznego aparatu metalowego.
Co sprawdzić: ile razy dziennie jesz i pijesz coś innego niż woda oraz czy realnie będziesz w stanie za każdym razem zdejmować i zakładać nakładki.
Czy Invisalign jest wygodniejszy w codziennym życiu niż aparat stały?
Pod względem odczuwania ciała obcego w ustach większość dorosłych ocenia Invisalign jako wygodniejszy: brak ostrych zamków, mniej otarć policzków i warg, łatwiejsze czyszczenie zębów po zdjęciu nakładek. Ból przy aktywacji (zmianie nakładki) jest zwykle łagodny do umiarkowanego i krótkotrwały, podobnie jak przy dokręcaniu łuku w aparacie metalowym.
Z kolei aparat metalowy jest „zawsze na miejscu”, nie trzeba o nim pamiętać. Dla dorosłych, którzy jedzą nieregularnie, często podjadają albo spędzają cały dzień w biegu, to bywa paradoksalnie prostsze rozwiązanie. Typowy błąd to wybór Invisalign przez osobę, która potem nosi nakładki po 12–14 godzin na dobę – wtedy leczenie staje w miejscu.
Co sprawdzić: swój tryb dnia (posiłki, przerwy, podróże), skłonność do gubienia rzeczy oraz to, czy jesteś typem osoby zdyscyplinowanej w przestrzeganiu zasad.
Czy dorosły z brakami zębowymi i koronami może leczyć się Invisalign lub aparatem metalowym?
Tak, ale plan leczenia u dorosłego z koronami, mostami, brakami zębów czy przebytym zapaleniem przyzębia jest bardziej złożony. Zwykle krok 1 to dokładna diagnostyka (zdjęcia, skan 3D, ocena przyzębia), krok 2 – uporządkowanie sytuacji w jamie ustnej (leczenie dziąseł, wymiana nieszczelnych wypełnień), dopiero krok 3 – wybór metody ortodontycznej.
Korony i mosty nie wykluczają ani aparatu metalowego, ani Invisalign, ale mogą ograniczać zakres ruchów zębów lub wymagać specjalnych rozwiązań (np. inne mocowanie zamków, odpowiednia forma attachmentów). Często leczenie ortodontyczne jest też etapem przygotowania do implantów – wtedy ortodonta współpracuje z protetykiem i implantologiem.
Co sprawdzić: czy ortodonta współpracuje z periodontologiem/protetykiem, czy przed leczeniem zostało ocenione przyzębie i zaplanowane dalsze etapy (korony, implanty, mosty).
Czy po leczeniu Invisalign lub aparatem metalowym efekty są trwałe u dorosłych?
Efekty mogą być bardzo trwałe, ale u dorosłych kluczowa jest retencja, czyli utrzymanie wyniku. Kość nie przebudowuje się już tak szybko jak u nastolatków, a nawyki mięśniowe (sposób połykania, ustawienie języka, zaciskanie zębów) są utrwalone. Dlatego po zakończeniu leczenia standardem jest retainer przyklejany od strony językowej lub nakładki retencyjne noszone na noc.
Bibliografia i źródła
- Orthodontics: Current Principles and Techniques. Elsevier (2016) – Podstawy biomechaniki, aparaty stałe i ruchome, leczenie dorosłych
- Contemporary Orthodontics. Mosby (2018) – Wady zgryzu, różnice leczenia u dzieci i dorosłych, retencja
- Clear Aligner Technique. Quintessence Publishing (2016) – Zasady leczenia nakładkami, wskazania i ograniczenia Invisalign
- Adult Orthodontics. Wiley-Blackwell (2011) – Kompleksowe omówienie leczenia ortodontycznego u dorosłych
- Orthodontic Treatment of the Adult Patient. Informa Healthcare (2007) – Planowanie leczenia, współpraca z protetyką i chirurgią
- Guidelines for Orthodontic Care. American Association of Orthodontists – Zalecenia AAO dotyczące wskazań, wieku i bezpieczeństwa leczenia
- Orthodontics and Dentofacial Orthopedics. Jaypee Brothers Medical Publishers (2015) – Diagnostyka wad zgryzu, wpływ na funkcję żucia i stawy skroniowo-żuchwowe
- Periodontal Considerations in Adult Orthodontics. Springer (2014) – Leczenie ortodontyczne u pacjentów z chorobami przyzębia






