Dlaczego ząb po leczeniu kanałowym wymaga szczególnej ochrony
Co dzieje się z zębem podczas i po endodoncji
Endodoncja ratuje ząb przed usunięciem, ale jednocześnie mocno go osłabia. Żeby dotrzeć do kanałów, dentysta musi usunąć zmienione próchnicowo tkanki, stare wypełnienia oraz fragmenty zdrowego zęba. Im głębszy i szerszy dostęp, tym mniej twardych tkanek pozostaje jako „ściany” zęba.
Jeśli przed leczeniem kanałowym ząb miał już duży ubytek, rozległą plombę lub był wielokrotnie naprawiany, ilość pozostałej zdrowej substancji mineralnej jest jeszcze mniejsza. To właśnie te ściany decydują, czy ząb da się bezpiecznie odbudować zwykłą plombą, czy potrzebuje korony, a czasem nawet kwalifikuje się do usunięcia i późniejszej protezy.
W trakcie leczenia kanałowego dodatkowo poszerza się kanały korzeniowe specjalnymi narzędziami. Pozwala to na ich oczyszczenie i wypełnienie, ale jednocześnie usuwa się część twardych tkanek z wnętrza korzenia. Przy poprawnie przeprowadzonej endodoncji ząb zwykle nadal może służyć latami, jednak nie jest już tak odporny na obciążenia jak naturalny, żywy ząb.
„Martwy” ząb – jak zmienia się jego wytrzymałość
Ząb po leczeniu kanałowym jest zębem martwym – usunięta została miazga (nerw i naczynia krwionośne). Taki ząb:
- nie przewodzi bodźców bólowych – nie zareaguje np. na zimno czy słodkie,
- nie ma naturalnego ukrwienia – procesy naprawcze są inne niż w zębie żywym,
- z czasem może się stopniowo przebarwiać i szarzeć,
- jest bardziej podatny na pęknięcia mechaniczne, zwłaszcza gdy stracił dużo tkanek koronowych.
Wbrew popularnemu mitowi, sam fakt „martwicy” nie robi z zęba kruchego szkła. Z badań i praktyki wynika jednak, że główne osłabienie wynika z utraty tkanek koronowych (ścian zęba) podczas leczenia próchnicy i budowania dostępu do kanałów. To właśnie brak „obręczy” tkanek wokół korzenia zwiększa ryzyko złamań i odłamywania się fragmentów zęba.
Żywy ząb ma też zdolność do lekkiego „ugięcia się” pod obciążeniem żucia. Ząb martwy jest sztywniejszy, a przy dużych siłach (np. nocne zgrzytanie) może pęknąć wzdłuż korzenia lub odłamać się w okolicy szyjki. Takie złamania bywają nieodwracalne i prowadzą do konieczności usunięcia zęba i wykonania protezy, mostu lub implantu.
Najczęstsze powikłanie: pęknięcie lub złamanie korony zęba
U pacjentów po leczeniu kanałowym bardzo często dochodzi do sytuacji, w której z pozoru stabilny ząb nagle pęka podczas jedzenia twardszego kęsa – orzecha, pestki, suchej skórki chleba. Typowe scenariusze to:
- odłamanie jednej ze ścian zęba z dużym wypełnieniem kompozytowym,
- pęknięcie przebiegające przez całą koronę zęba aż do korzenia,
- złamanie w okolicy szyjki zęba, pod dziąsłem – trudne do odbudowy.
Jeżeli uszkodzenie dotyczy tylko korony zęba, zazwyczaj można odbudować go koroną protetyczną, czasem z użyciem wkładu koronowo-korzeniowego. Jeśli jednak pęknięcie wchodzi głęboko w korzeń, prognoza gwałtownie się pogarsza – ząb staje się „nieodbudowywalny” i pozostaje ekstrakcja oraz zaplanowanie protezy lub innego uzupełnienia braku.
Ryzyko takiego złamania rośnie znacząco, gdy po leczeniu kanałowym pozostawia się jedynie rozległe wypełnienie zamiast zabezpieczyć ząb koroną. Dotyczy to zwłaszcza trzonowców i przedtrzonowców, które przenoszą największe siły żucia.
Dlaczego sama plomba często nie wystarcza
Samo wypełnienie kompozytowe działa jak „korek” w dziurze – odtwarza kształt zęba, ale w ograniczonym stopniu wzmacnia jego konstrukcję. Jeśli ząb ma zachowane grube ściany i mały ubytek, plomba może sprawdzić się dobrze. Problem zaczyna się, gdy:
- ubytki obejmują więcej niż jedną powierzchnię zęba,
- ścianki zęba są cienkie i podatne na wykruszenie,
- plomba jest szeroka, głęboka i stanowi większość korony zęba.
W takiej sytuacji duże wypełnienie:
- nie łączy ścian zęba w stabilną „obręcz”,
- nie chroni przed pęknięciem wzdłużnym biegnącym przez korzeń,
- może wypaczać się pod wpływem sił żucia, co powoduje mikronieszczelności i ryzyko próchnicy wtórnej.
Dlatego ochrona zęba po leczeniu kanałowym zwykle wymaga rozwiązania, które odtwarza nie tylko kształt, ale też wytrzymałość – czyli korony, inlay/onlay lub, gdy ząb jest nie do uratowania, protezy w ramach większego planu leczenia protetycznego.
Co sprawdzić: czy leczenie kanałowe to już koniec, czy dopiero etap
Podczas wizyty kontrolnej po endodoncji dobrze omówić z dentystą kilka punktów:
- jak duży jest ubytek tkanek zęba po oczyszczeniu i opracowaniu,
- czy przy obecnym zniszczeniu sama plomba wystarczy, czy potrzebna jest korona,
- jakie jest ryzyko pęknięcia lub złamania tego konkretnego zęba,
- jakie są kolejne etapy odbudowy i w jakim czasie warto je wykonać.
Jeśli leczenie kanałowe zakończyło się, a ząb ma tylko tymczasowe wypełnienie, to dopiero połowa drogi. Końcowa odbudowa – plomba, inlay/onlay, korona lub decyzja o protezie – jest niezbędna, żeby leczenie miało sens w dłuższej perspektywie.

Podstawowe możliwości odbudowy zęba po leczeniu kanałowym
Plomba, inlay/onlay, korona, proteza – szybkie porównanie
Po zakończeniu leczenia kanałowego dentysta ma do dyspozycji kilka metod odbudowy zęba. Różnią się one zakresem ingerencji, trwałością, kosztem oraz tym, jak dobrze chronią ząb przed złamaniem. Dla czytelnego porównania przydaje się prosta tabela.
| Rozwiązanie | Kiedy stosowane | Główna zaleta | Główne ograniczenie |
|---|---|---|---|
| Plomba kompozytowa | Mały ubytek, grube ściany zęba | Szybko, stosunkowo tanio | Słaba ochrona przed złamaniem przy dużych ubytkach |
| Inlay / onlay | Średnie i większe ubytki w zębach bocznych | Lepsza wytrzymałość niż plomba, precyzja | Wymaga 2 wizyt, wyższy koszt niż plomba |
| Korona protetyczna | Rozległe zniszczenie korony zęba | Maksymalna ochrona przed pęknięciem | Konieczność oszlifowania zęba, wyższy koszt |
| Proteza (most, implant, proteza ruchoma) | Brak zęba lub ząb nie do odbudowy | Odtworzenie utraconego zęba / zębów | Wymaga ekstrakcji, leczenia protetycznego w większym zakresie |
Decyzja nie powinna zapadać „z automatu”. Kluczowa jest ocena ilości pozostałych tkanek, położenia zęba w łuku, zgryzu oraz oczekiwań pacjenta co do trwałości i estetyki.
Krok 1: Kiedy wystarcza zwykłe wypełnienie kompozytowe
Wypełnienie kompozytowe po leczeniu kanałowym może być wystarczające, jeśli:
- ubytek jest stosunkowo niewielki – np. tylko jedna powierzchnia zęba,
- zachowane są wszystkie ściany zęba w odpowiedniej grubości,
- nie dochodzi do obciążania zęba bardzo dużymi siłami (np. nie jest to główny trzonowiec u osoby z bruksizmem),
- prawdopodobieństwo pęknięcia konstrukcji jest ocenione przez dentystę jako niskie.
Typowa sytuacja: ząb przedni (siekacz, kieł) z leczeniem kanałowym, ubytek obejmujący jedną ścianę lub część brzegu siecznego, przy zachowanej reszcie korony. Wówczas plomba, czasem połączona z zabiegiem wybielania wewnętrznego, może zapewnić wystarczającą funkcję i estetykę bez konieczności wykonywania korony.
Błędem jest natomiast oczekiwanie, że duża plomba w zębie bocznym, który utracił dwie lub trzy ściany, zapewni podobną wytrzymałość jak korona. Taki ząb jest jak cienkościenny kubek – wystarczy jeden niekontrolowany nacisk, żeby ściana pękła.
Krok 2: Inlay/onlay – rozwiązanie pośrednie między plombą a koroną
Inlay i onlay to uzupełnienia pośrednie wykonywane w pracowni protetycznej. Można myśleć o nich jako o „precyzyjnych, fabrycznie wykonanych plombach”, które:
- są modelowane cyfrowo lub w laboratorium na podstawie wycisku,
- dokładnie odtwarzają kształt i anatomię powierzchni żującej,
- mogą lepiej łączyć ściany zęba w jedną, stabilną całość.
Stosuje się je, gdy ubytek jest zbyt duży jak na zwykłą plombę, ale nadal pozostaje wystarczająca ilość tkanek, by nie trzeba było wykonywać pełnej korony. Dotyczy to głównie zębów bocznych.
Przebieg jest dwuetapowy:
- Opracowanie zęba i pobranie wycisku/skenu.
- Wykonanie inlay/onlay w laboratorium i cementowanie go na wizycie kolejnej.
To rozwiązanie jest bardziej czasochłonne i kosztowne niż klasyczna plomba, ale zapewnia lepsze rozłożenie sił żucia i mniejsze ryzyko pęknięcia ścian. Dla zęba po leczeniu kanałowym, zwłaszcza trzonowego, może być dobrą alternatywą, jeśli zniszczenie korony nie jest skrajne.
Krok 3: Kiedy pełna korona protetyczna staje się koniecznością
Korona protetyczna zabezpiecza ząb leczony kanałowo jak hełm – otacza go z każdej strony i bierze na siebie główne obciążenia. Jest wskazana, gdy:
- zniszczenie korony zęba jest rozległe (brak jednej lub więcej ścian, ogromne plomby),
- zębów dotyczy silne obciążenie – trzonowce i przedtrzonowce,
- pacjent ma parafunkcje (bruksizm, zaciskanie),
- ząb jest istotny estetycznie, a po leczeniu kanałowym szarzeje, ma przebarwienia lub „plamy”.
W wielu przypadkach korona jest też jedynym rozsądnym wyborem, jeśli dentysta przewiduje realne ryzyko złamania przy pozostawieniu wyłącznie dużej plomby. Oszczędzając na koronie dziś, można stracić cały ząb w najbliższych miesiącach lub latach, co później wymusza leczenie protetyczne (most, implant, proteza częściowa).
Krok 4: Kiedy mówimy o protezie po leczeniu kanałowym
Proteza (ruchoma lub stała – np. most) nie jest metodą odbudowy zęba, tylko uzupełnieniem braku zęba. W kontekście zęba leczonego kanałowo wchodzi w grę, gdy:
- ząb po endodoncji uległ złamaniu w sposób uniemożliwiający odbudowę,
- doszło do pęknięcia korzenia, rozległych zmian okołowierzchołkowych lub utraty stabilności zęba,
- konstrukcja zęba jest tak zniszczona, że nie da się uzyskać stabilnego podparcia dla korony.
Wówczas konieczna jest ekstrakcja, a następnie odbudowa luki z pomocą:
- implantu z koroną,
- mostu opartego na sąsiednich zębach,
- protezy częściowej (np. szkieletowej, akrylowej, elastycznej).
Proteza a korona to zupełnie różne etapy leczenia: korona ratuje istniejący ząb, proteza zastępuje ząb, którego już nie ma. Dlatego kluczowy jest moment oceny, czy dany ząb nadal warto ratować, czy lepiej planować leczenie protetyczne od nowa.
Co sprawdzić: różnica między odbudową zęba a uzupełnianiem luki
Jak odróżnić sytuację „korona ma sens” od „lepiej planować protezę”
Decyzja między koroną a protezą nie sprowadza się tylko do stopnia zniszczenia korony zęba. Trzeba spojrzeć szerzej – na korzeń, kość, zgryz i plany długoterminowe.
Krok 1: ocena „fundamentu” – czyli korzenia i kości:
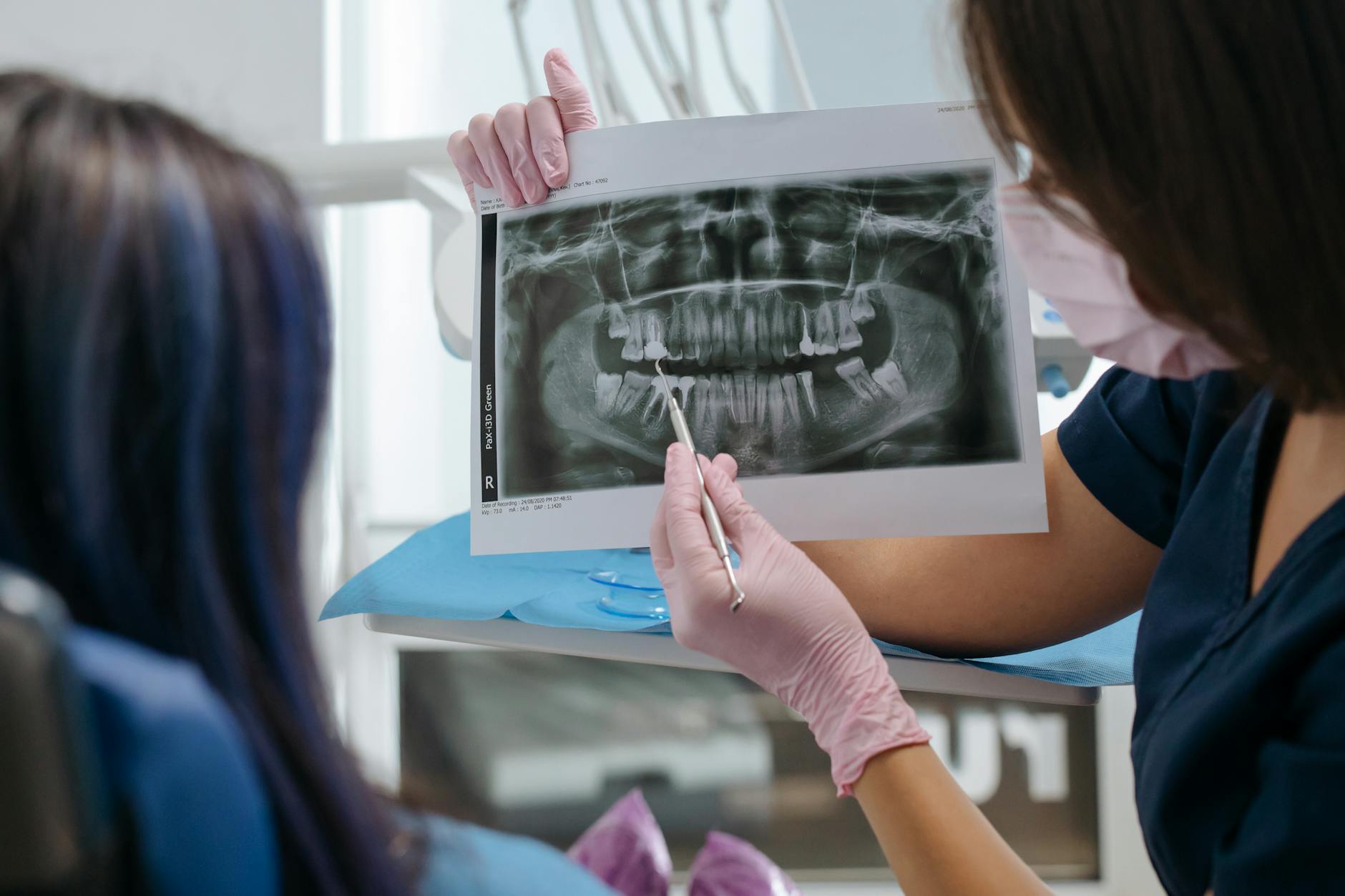
- zdjęcie RTG (czasem CBCT) – sprawdza długość, kształt, obecność zmian okołowierzchołkowych,
- stabilność zęba – czy ząb się nie rusza, czy nie ma utraty kości z powodu paradontozy,
- podejrzenie pęknięcia korzenia – pionowe kieszonki, ból przy nagryzaniu, przetoki.
Krok 2: ocena tego, z czego da się „zbudować” koronę:
- jak wysoka część zęba wystaje ponad dziąsło,
- czy jest dość tkanek na tzw. „ferrule” – obręcz zdrowej tkanki obejmującej wkład i koronę,
- czy da się zastosować wkład koronowo-korzeniowy bez ryzyka pęknięcia korzenia.
Krok 3: zgryz i obciążenia:
- czy ząb przenosi duże siły (główny trzonowiec, kontakt z zębami przeciwstawnymi),
- czy jest bruksizm, zaciskanie, nawyk gryzienia twardych przedmiotów,
- czy sąsiednie zęby są zdrowe, czy również będą wymagać leczenia protetycznego.
Typowy błąd: „ratowanie za wszelką cenę” zęba z pękniętym korzeniem tylko po to, by założyć koronę. Taki ząb często kończy się ekstrakcją po kilku miesiącach, a pacjent płaci dwa razy – najpierw za koronę, później za implant lub most.
Co sprawdzić: poproś dentystę o jasną odpowiedź na pytanie: „Jakie jest ryzyko, że po założeniu korony ten ząb i tak trzeba będzie w najbliższym czasie usunąć?”. Jeśli odpowiedź brzmi „spore”, lepiej od razu omawiać opcje protezy.

Kiedy korona na ząb leczony kanałowo jest dobrym wyborem
Korona na zębie bocznym po leczeniu kanałowym
Zęby boczne – przedtrzonowce i trzonowce – przenoszą największe siły żucia. Po leczeniu kanałowym, gdy tracą naturalne uwodnienie i elastyczność, stają się szczególnie narażone na pęknięcia.
Korona na ząb boczny ma sens, gdy:
- ubytek obejmuje więcej niż dwie powierzchnie zęba,
- plomby „łatają” praktycznie całą powierzchnię żującą,
- ściany zęba są wysokie, ale cienkie jak „skorupka”,
- pacjent zgłasza „strzelanie”, „trzaski” lub ból przy nagryzaniu twardych pokarmów.
Przykład z praktyki: trzonowiec po starym leczeniu kanałowym, z dużą, wieloletnią plombą. Pacjent nagryza pestkę, ząb pęka wzdłużnie, pęknięcie sięga korzenia. Korona była planowana, ale „odkładana”, bo „jeszcze się trzyma”. Koniec – ekstrakcja, konieczność implantacji lub mostu.
Korona w takim przypadku nie jest luksusem, lecz zabezpieczeniem inwestycji, jaką było leczenie kanałowe oraz wcześniejsze wypełnienia.
Co sprawdzić: podczas badania poproś o pokazanie na zdjęciu i w lustrze, jaka część zęba to Twoje tkanki, a jaka – plomby. Jeśli „Twojego” jest wyraźnie mniej niż wypełnienia, korona zwykle będzie bezpieczniejszym wyborem.
Korona na zębie przednim – kiedy chodzi o coś więcej niż estetykę
Zęby przednie po leczeniu kanałowym najczęściej kojarzą się z przebarwieniem. Korona bywa wybierana ze względów estetycznych, ale są też sytuacje czysto funkcjonalne.
Korona na siekaczu lub kłach po endodoncji jest wskazana, gdy:
- ubytek obejmuje znaczną część brzegu siecznego (ząb jest „skrócony”),
- występuje pęknięcie zęba widoczne na brzegu lub powierzchni podniebiennej,
- pacjent ma silny zgryz głęboki – górne siekacze mocno zachodzą na dolne,
- kompozytowe odbudowy wielokrotnie odpadały lub kruszyły się.
Często stosuje się najpierw wybielanie wewnętrzne („inside-out bleaching”), a dopiero potem, jeśli efekt jest niewystarczający lub ząb jest zbyt zniszczony, planuje się koronę licującą (np. porcelanową).
Co sprawdzić: zapytaj, czy w Twoim przypadku wystarczy licówka lub kompozytowa odbudowa, czy potrzebna jest pełna korona. Kluczowe jest to, jak duża część zęba bierze udział w nagryzaniu i jak duży fragment został już utracony.
Wkład koronowo-korzeniowy – kiedy korona potrzebuje „słupa nośnego”
Jeżeli po leczeniu kanałowym z korony zęba pozostaje jedynie cienki pierścień tkanek, sama korona nie ma się na czym oprzeć. Wtedy wchodzi w grę wkład koronowo-korzeniowy.
Krok 1: przygotowanie korzenia:
- częściowe usunięcie materiału wypełniającego kanał korzeniowy,
- opracowanie kanału pod wkład (bez naruszania szczelności w okolicy wierzchołka),
- dobór średnicy wkładu, by nie osłabiać ścian korzenia.
Krok 2: wykonanie wkładu:
- standardowy wkład z włókna szklanego – cementowany bezpośrednio w gabinecie,
- indywidualny wkład metalowy lub z tlenku cyrkonu – wykonywany w laboratorium na podstawie wycisku.
Krok 3: zacementowanie wkładu i odbudowa „rdzenia” zęba, na którym dopiero osadza się koronę.
Typowy błąd: zbyt głębokie usunięcie materiału kanałowego i zbyt gruby wkład. To zwiększa ryzyko pęknięcia korzenia przy obciążeniach.
Co sprawdzić: upewnij się, że lekarz wyjaśnił, dlaczego w Twoim przypadku potrzebny jest wkład, jaki jego typ planuje oraz jakie są alternatywy (np. inny materiał, inny sposób odbudowy).
Korona – rodzaje, etapy wykonania i na co się przygotować
Rodzaje koron stosowanych na zębach leczonych kanałowo
Na zębie po leczeniu kanałowym można zastosować różne typy koron. Dobór zależy od lokalizacji zęba, oczekiwań estetycznych, parafunkcji oraz budżetu.
Najczęściej spotykane rozwiązania:
- korony pełnoceramiczne – bardzo estetyczne, idealne do odcinka przedniego, dobre dopasowanie kolorystyczne, brak metalu;
- korony na podbudowie z tlenku cyrkonu – wytrzymałe, estetyczne, stosowane w przednim i bocznym odcinku, dobrze znoszą duże obciążenia;
- korony metalowo-ceramiczne – klasyczne rozwiązanie, z rdzeniem metalowym pokrytym ceramiką; dobry kompromis ceny i wytrzymałości, choć czasem mniej przewidywalne estetycznie w odcinku przednim;
- korony pełnometalowe (np. ze stopów złota) – bardzo wytrzymałe, często stosowane na zębach trzonowych, gdy estetyka nie jest priorytetem.
Przy zębach bocznych po kanałówce ważniejsza jest wytrzymałość i precyzyjne dopasowanie. Przy zębach przednich – estetyka, przejrzystość szkliwa, brak szarej „obwódki” przy dziąśle.
Co sprawdzić: poproś o porównanie przynajmniej dwóch typów koron pod kątem: wyglądu, trwałości, ryzyka odpryśnięcia ceramiki, ceny oraz możliwości ewentualnej naprawy.
Etapy wykonania korony – krok po kroku
Proces wykonania korony na zębie leczonym kanałowo przebiega według powtarzalnego schematu, choć detale zależą od techniki (klasyczne wyciski vs. skaner cyfrowy).
Krok 1: planowanie i przygotowanie wstępne
- kontrola jakości leczenia kanałowego (RTG),
- ewentualne ponowne leczenie kanałowe, jeśli widać nieszczelność lub zmiany okołowierzchołkowe,
- podjęcie decyzji o wkładzie koronowo-korzeniowym i jego wykonanie.
Krok 2: oszlifowanie zęba pod koronę
- nadanie zębowi kształtu „walca” lub „stożka” z zachowaniem odpowiedniego miejsca na materiał korony,
- opracowanie brzegu – naddziąsłowo lub poddziąsłowo (zależnie od estetyki i warunków),
- założenie tymczasowej korony, która chroni ząb do czasu wykonania pracy ostatecznej.
Krok 3: wyciski lub skan
- klasyczny wycisk masą elastyczną lub cyfrowy skan wewnątrzustny,
- dobór koloru (skala odcieni, ewentualne zdjęcia referencyjne dla laboratorium),
- przekazanie danych do laboratorium protetycznego.
Krok 4: przymiarka i cementowanie korony
- sprawdzenie dopasowania na zębie – brak ucisku, prawidłowy kontakt z sąsiednimi zębami,
- ocena zgryzu – papier artykulacyjny, korekta zbyt wysokich punktów,
- ocena estetyki – kolor, kształt, linia dziąsła,
- ostateczne zacementowanie korony i instrukcje co do higieny.
Typowe błędy po stronie pacjenta:
- odkładanie wizyty z powodu „braku czasu” – tymczasowa korona jest tylko rozwiązaniem przejściowym, może wypaść lub się złamać,
- zjedzenie czegoś twardego zaraz po cementowaniu, gdy cement jeszcze wiąże,
- brak kontroli po kilku miesiącach, mimo uczucia dyskomfortu przy zgryzaniu.
Co sprawdzić: poproś o wskazanie na modelu lub ilustracji, ile miejsca trzeba „zabrać” zębowi pod wybrany typ korony. Łatwiej wtedy zrozumieć, dlaczego np. korona pełnoceramiczna wymaga nieco innej preparacji niż metalowo-ceramiczna.
Na co się przygotować po założeniu korony
Korona zmienia sposób, w jaki ząb odbiera obciążenia i wrażenia. Pierwsze dni po cementowaniu mogą wymagać adaptacji.
Najczęstsze odczucia po założeniu korony:
- uczucie „obcego ciała” – zwykle mija po kilku dniach,
- zwiększona wrażliwość dziąsła przy brzegu korony,
- minimalne różnice w zgryzie, które czasem wymagają drobnej korekty po kilku dniach.
Dla zęba po leczeniu kanałowym nie ma bólu w sensie reakcji na zimno czy ciepło, ale może wystąpić tkliwość ozębnej (więzadeł wokół korzenia) przy nagryzaniu, jeśli korona jest minimalnie za wysoka. Wtedy potrzebna jest szybka korekta.
Co sprawdzić: jeśli po tygodniu nadal czujesz dyskomfort przy nagryzaniu, zgłoś to na kontrolnej wizycie. Niewielka korekta wysokości zgryzu chroni przed przeciążeniem zęba i konstrukcji protetycznej.
Kiedy zamiast korony trzeba myśleć o protezie
Sygnały, że ząb po leczeniu kanałowym jest „nie do uratowania”
Nie każdy ząb po endodoncji da się rozsądnie odbudować koroną. Czasem lepszym, choć trudnym emocjonalnie wyborem, jest ekstrakcja i planowanie protezy.
Najważniejsze sygnały ostrzegawcze:
- pęknięty korzeń – pionowa szczelina widoczna na RTG lub CBCT, wąska, głęboka kieszonka przy dziąśle, przetoka;
- rozległa utrata kości wokół korzenia – ząb jest rozchwiany, rusza się przy badaniu;
- krótki korzeń po resorpcji lub wcześniejszych zabiegach, który nie zapewni stabilnego podparcia dla korony;
- kilkukrotne niepowodzenia leczenia kanałowego i chirurgicznego, nawracające stany zapalne mimo prawidłowej techniki.
Jeśli łączenie takiego korzenia z wkładem i koroną miałoby trwać kilka lat, a ryzyko powikłań jest bardzo duże, bardziej przewidywalne bywa usunięcie zęba i zaplanowanie stałego uzupełnienia (most, implant) lub protezy ruchomej.
Co sprawdzić: poproś o pokazanie zmian na zdjęciu RTG i zapytaj wprost: „Jakie widzi Pan/Pani rokowanie tego zęba na 5–10 lat przy koronie, a jakie przy ekstrakcji i np. implancie?”. Taka perspektywa ułatwia podjęcie decyzji.
Most, implant czy proteza ruchoma – podstawowe różnice po utracie zęba kanałowego
Most protetyczny – kiedy brak po zębie leczonym kanałowo uzupełnia się konstrukcją stałą
Most to dobre rozwiązanie, gdy ząb po leczeniu kanałowym musiał zostać usunięty, ale sąsiednie zęby są na tyle stabilne, by przejąć funkcję filarów.
Most sprawdza się, gdy:
- ubytek obejmuje jeden ząb (czasem dwa), a po obu stronach są zdrowe lub już przeleczone zęby, które i tak wymagają koron,
- kość w miejscu po usuniętym zębie jest zbyt słaba lub zbyt wąska pod implant, a nie planuje się rozległej chirurgii,
- pacjent chce stałe uzupełnienie, ale nie akceptuje kosztów lub czasu leczenia implantologicznego.
Most wymaga oszlifowania zębów filarowych – często oznacza to przygotowanie ich pod korony, nawet jeśli dotąd nie miały dużych wypełnień. Dla niektórych osób to kompromis: poświęcenie części tkanek sąsiednich zębów w zamian za stabilne, niewyjmowane uzupełnienie.
Typowe błędy przy decyzji o moście:
- wybieranie mostu tylko dlatego, że jest „szybszy” niż implant, bez analizy, jak mocno trzeba będzie oszlifować zdrowe zęby,
- budowa zbyt długiego mostu (np. 3–4 brakujące zęby na dwóch słabych filarach), co prowadzi do przeciążenia i rozchwiania filarów.
Co sprawdzić: poproś o pokazanie na zdjęciu RTG długości i kształtu korzeni zębów filarowych oraz o wyjaśnienie, jaki będzie „rozstaw podpór” mostu w stosunku do liczby brakujących zębów.
Implant po zębie leczonym kanałowo – kiedy sięga się po „sztuczny korzeń”
Implant bywa naturalnym następcą zęba, którego nie udało się uratować koroną. Zastępuje korzeń, na którym później osadza się koronę protetyczną.
Implant rozważa się zwłaszcza, gdy:
- sąsiednie zęby są nienaruszone lub mają niewielkie wypełnienia i szkoda je szlifować pod most,
- kość w miejscu po usuniętym zębie jest w zadowalającym stanie lub da się ją przewidywalnie uzupełnić (augmentacja),
- pacjent oczekuje możliwie „samodzielnego” rozwiązania – bez obciążania innych zębów.
Krok 1 to zwykle ekstrakcja zęba nie do uratowania i ocena warunków kostnych. Czasem implant można wprowadzić od razu (implantacja natychmiastowa), a czasem potrzeba kilku miesięcy gojenia. Krok 2 – wprowadzenie implantu i odczekanie okresu integracji z kością. Krok 3 – odbudowa protetyczna, czyli korona na implancie.
O czym pamiętać przy implancie:
- to leczenie wielostopniowe – wymaga cierpliwości i przestrzegania zaleceń higienicznych,
- papierosy, niekontrolowana cukrzyca czy zaawansowana paradontoza pogarszają rokowanie,
- przeciążenie implantu koroną zbyt wysoką lub zbyt wąską może prowadzić do utraty kości wokół śruby.
Co sprawdzić: zapytaj, czy lekarz wykona CBCT (tomografię stożkową) przed planowaniem implantu i jaki przewiduje czas od usunięcia zęba do obciążenia implantem koroną.
Proteza ruchoma po utracie zęba kanałowego – kiedy to najmniej inwazyjny start
Proteza ruchoma bywa pierwszym krokiem, gdy utracono więcej niż jeden ząb po leczeniu kanałowym albo warunki kostne są bardzo słabe.
Proteza częściowa jest rozważana, gdy:
- brakuje kilku zębów w jednym łuku, a nie można wykonać długiego, stabilnego mostu,
- stan ogólny lub budżet nie pozwala na implanty w najbliższym czasie,
- potrzebne jest szybkie uzupełnienie estetyczne (np. ząb przedni) po ekstrakcji.
Wariantem jest tzw. proteza natychmiastowa – przygotowywana jeszcze przed usunięciem zęba. Pacjent wychodzi z gabinetu już z uzupełnieniem, choć wymaga ono późniejszych korekt po wygojeniu wyrostka.
Ograniczenia protez ruchomych:
- mniejszy komfort gryzienia w porównaniu ze stałymi uzupełnieniami,
- konieczność wyjmowania do czyszczenia i na noc (zależnie od zaleceń),
- z czasem zanik kości pod protezą, wymagający podścieleń lub wymiany pracy.
Co sprawdzić: porozmawiaj o tym, czy proteza ma być rozwiązaniem docelowym, czy jedynie etapem przejściowym przed implantami lub mostem. Ułatwia to pogodzenie się z jej ograniczeniami.
Jak zaplanować drogę od zęba po kanałówce do protezy – scenariusze krok po kroku
Przejście od uszkodzonego zęba po leczeniu kanałowym do dobrze działającej protezy można ułożyć w czytelny plan. To szczególnie ważne u osób z licznymi zębami po endodoncji.
Przykładowy scenariusz 1 – ząb przedni, nie do uratowania:
- Diagnoza: pęknięty korzeń zęba po leczeniu kanałowym, stan zapalny, złe rokowanie pod koronę.
- Krok 1: atraumatyczna ekstrakcja z zachowaniem jak największej ilości kości i dziąsła.
- Krok 2: założenie tymczasowej protezy płytowej lub mostu adhezyjnego (np. typu Maryland) dla estetyki.
- Krok 3: po wygojeniu – implant + korona lub most stały, jeśli implant nie jest możliwy.
Przykładowy scenariusz 2 – ząb boczny, zbyt zniszczony na koronę:
- Diagnoza: brak ścian korony, słaby korzeń, duża utrata kości, złe rokowanie dla wkładu i korony.
- Krok 1: ekstrakcja i ocena pozostałej kości.
- Krok 2: decyzja – implant w tej okolicy albo rozbudowa mostu z sąsiednich zębów, jeśli i tak mają być koronowane.
- Krok 3: gdy braków jest więcej – plan protezy szkieletowej obejmującej również ten odcinek.
Co sprawdzić: poproś dentystę o pisemny plan leczenia z etapami – co teraz, co za 6–12 miesięcy i jakie są ewentualne ścieżki alternatywne, gdyby dany etap się nie powiódł.
Jak wspólnie z dentystą przejść przez decyzję: korona, proteza czy ekstrakcja
Decyzja o tym, czy ząb po leczeniu kanałowym wzmacniać koroną, czy już myśleć o protezie, wymaga spokojnej analizy. Emocje (strach przed utratą zęba) często mieszają się z obawami finansowymi.
Krok 1 to pełna diagnostyka – zdjęcia RTG, ewentualnie CBCT, testy ruchomości, ocena zgryzu. Bez tego rozmowa o rokowaniu jest wróżeniem z fusów.
Krok 2 – omówienie wariantów z określeniem ich trwałości w czasie. Dobrym sposobem jest porównanie: „co z tym zębem realnie stanie się za 5 lat przy koronie, a co przy ekstrakcji i uzupełnieniu braku”.
Krok 3 – dopasowanie planu do sytuacji życiowej. Dla jednej osoby priorytetem będzie utrzymanie własnego zęba jak najdłużej, choćby z ryzykiem powikłań. Dla innej – przewidywalność i brak kolejnych zabiegów w tej samej okolicy.
Typowe pułapki przy podejmowaniu decyzji:
- skupianie się wyłącznie na cenie pojedynczej wizyty, a nie na kosztach całego cyklu leczenia i możliwych powikłań,
- odkładanie decyzji („poczekam, aż zacznie mocniej boleć”) – w zębach po leczeniu kanałowym ból bywa słabszym sygnałem niż stan kości i korzenia,
- brak pytania o plan B – co będzie, jeśli korona się nie sprawdzi, a co, jeśli implant nie przyjmie się prawidłowo.
Co sprawdzić: przed podjęciem ostatecznej decyzji zapytaj: „Jakie są 3 najgorsze scenariusze przy każdym z wariantów (korona, most/implant, proteza) i jak będziemy reagować, jeśli się wydarzą?”. Taka rozmowa porządkuje myślenie i ułatwia świadomy wybór.
Najczęściej zadawane pytania (FAQ)
Czy każdy ząb po leczeniu kanałowym musi mieć koronę?
Nie. Korona jest najczęściej zalecana przy zębach bocznych (przedtrzonowcach i trzonowcach), które mają duże ubytki, cienkie ścianki lub były wiele razy plombowane. Wtedy ryzyko pęknięcia jest wysokie i korona działa jak „obręcz” wzmacniająca ząb.
Przy niewielkich ubytkach, szczególnie w zębach przednich, często wystarczy dobre wypełnienie kompozytowe lub inlay/onlay. Kluczowe jest to, ile zdrowej tkanki zęba zostało po oczyszczeniu ubytku i leczeniu kanałowym.
Co sprawdzić: poproś dentystę, aby pokazał na zdjęciu i w ustach, jak grube są ściany zęba i uzasadnił, dlaczego rekomenduje koronę albo tylko plombę.
Jak zdecydować: korona na zębie po leczeniu kanałowym czy usunięcie i proteza?
Decyzja zależy od tego, czy ząb da się jeszcze stabilnie odbudować. Jeśli pęknięcie sięga głęboko w korzeń, złamanie jest poniżej poziomu dziąsła lub pozostało bardzo mało tkanek, odbudowa często nie ma sensu – wtedy rozważa się ekstrakcję i uzupełnienie braku (most, implant, proteza ruchoma).
Gdy korzeń jest zdrowy, a ząb daje się oszlifować i zaopatrzyć wkładem koronowo-korzeniowym, zwykle opłaca się go ratować koroną. To mniej inwazyjne niż implant i często tańsze niż większa praca protetyczna.
Co sprawdzić: zapytaj o alternatywy: „Jak wygląda plan A (ratowanie zęba koroną), plan B (usunięcie i implant/most) i ich przewidywana trwałość?”
Po jakim czasie od leczenia kanałowego trzeba założyć koronę na ząb?
Im szybciej ząb zostanie ostatecznie odbudowany, tym mniejsze ryzyko pęknięcia. Ząb pozostawiony na dłużej z dużą tymczasową plombą lub rozległym wypełnieniem jest szczególnie narażony na złamanie przy nagłym większym obciążeniu (np. twardszy kęs).
Typowo przyjmuje się, że:
- krok 1: skończyć leczenie kanałowe i założyć szczelne tymczasowe lub wstępne stałe wypełnienie,
- krok 2: po kontroli i potwierdzeniu, że jest sucho i bez dolegliwości – w ciągu kilku tygodni zaplanować koronę lub inlay/onlay.
Zbyt długie odkładanie (miesiące–lata) zwiększa szansę na pęknięcie korony zęba i konieczność usunięcia.
Co sprawdzić: poproś o konkretny termin docelowej odbudowy i dopytaj, czy w Twoim przypadku czekanie niesie duże ryzyko złamania.
Skąd mam wiedzieć, czy wystarczy plomba, czy potrzebuję korony po leczeniu kanałowym?
Można oprzeć się na kilku praktycznych kryteriach:
- krok 1: liczba ścian zęba – jeśli brakuje dwóch lub więcej ścian, korona lub onlay jest zwykle bezpieczniejszym wyborem niż duża plomba,
- krok 2: grubość pozostałych ścian – bardzo cienkie i wysokie ścianki łatwo się odłamują przy żuciu,
- krok 3: lokalizacja – zęby boczne przenoszą większe siły niż przednie, więc częściej wymagają korony,
- krok 4: nawyki – bruksizm, gryzienie pestek, orzechów, twardych skór chlebowych zwiększa potrzebę solidniejszej ochrony.
Dużym błędem jest pozostawienie zęba bocznego po endodoncji z jedną ogromną plombą zajmującą prawie całą koronę. Taki ząb jest konstrukcyjnie bardzo słaby.
Co sprawdzić: poproś lekarza o ocenę ryzyka w prostych słowach: „Jakie jest prawdopodobieństwo, że ten ząb pęknie przy samej plombie?” i poproś o porównanie tego ryzyka z opcją korony.
Czy ząb po leczeniu kanałowym z koroną może się jeszcze złamać?
Tak, choć dobrze zaplanowana i wykonana korona znacząco to ryzyko zmniejsza. Korona chroni część koronową zęba, ale nie wyeliminuje całkowicie ryzyka pęknięcia korzenia, szczególnie u osób z silnym zgryzaniem czy zgrzytaniem zębami.
Typowy scenariusz błędu: pacjent z bruksizmem dostaje koronę, ale nie stosuje szyny relaksacyjnej, dalej ściska zęby w nocy. Po kilku latach dochodzi do pęknięcia korzenia pod koroną i ząb trzeba usunąć.
Co sprawdzić: zapytaj, czy w Twoim przypadku wskazana jest szyna ochronna i jakie sygnały (ból przy nagryzaniu, uczucie „rozchodzenia się” zęba) wymagają pilnej kontroli.
Czym różni się korona od mostu i kiedy zamiast korony robi się protezę?
Korona wzmacnia pojedynczy ząb, który nadal jest w kości. Most i inne protezy stosuje się wtedy, gdy ząb został usunięty lub nie da się go już uratować. Most opiera się na zębach sąsiednich, implant na śrubie w kości, a proteza ruchoma na większym obszarze łuku zębowego.
Schemat decyzji jest prosty:
- krok 1: jeśli ząb po leczeniu kanałowym jest odbudowywalny – planuje się koronę (czasem z wkładem),
- krok 2: jeśli złamanie jest zbyt głębokie lub korzeń nie rokuje – usuwa się ząb i rozważa most, implant lub protezę ruchomą.
Częstym błędem jest „ciągnięcie na siłę” zęba z pękniętym korzeniem – przedłuża to leczenie, ale nie zmienia faktu, że i tak skończy się na ekstrakcji i protezie.
Co sprawdzić: poproś o omówienie zdjęcia RTG i jasną odpowiedź: „Czy ten korzeń rokuje na minimum kilka lat przy koronie, czy lepiej od razu planować usunięcie i most/implant?”
Źródła informacji
- Guidelines for the Treatment of Endodontically Treated Teeth. European Society of Endodontology (2012) – Zalecenia dotyczące odbudowy zębów po leczeniu kanałowym, wskazania do koron
- Restoration of Endodontically Treated Teeth. American Association of Endodontists (2016) – Stanowisko AAE nt. osłabienia zębów po endodoncji i metod odbudowy
- Prosthodontic Treatment for Edentulous Patients. Mosby (2013) – Podstawy protetyki, rodzaje protez stałych i ruchomych, planowanie leczenia
- Contemporary Fixed Prosthodontics. Elsevier (2016) – Korony, mosty, wkłady koronowo‑korzeniowe, wskazania po endodoncji
- Fundamentals of Fixed Prosthodontics. Quintessence Publishing (2013) – Kryteria wyboru korony, mostu i protezy w zależności od zniszczenia zęba