Dlaczego chore dziąsła to czerwone światło dla koron i mostów
Cel większości pacjentów jest prosty: ma być ładnie, ma się dobrze gryźć i ma przestać boleć. Gdy jednak dziąsła są chore, protetyka „na siłę” zamiast pomóc potrafi zrobić z ust mały plac budowy – tyle że w wiecznym remoncie.
Zdrowe a chore przyzębie – dwa różne „fundamenty”
Przyzębie to cały zespół tkanek, które utrzymują ząb w kości. Dla koron i mostów jest jak fundament dla domu – niewidoczny, ale decydujący o wszystkim.
Zdrowe przyzębie charakteryzuje się tym, że:
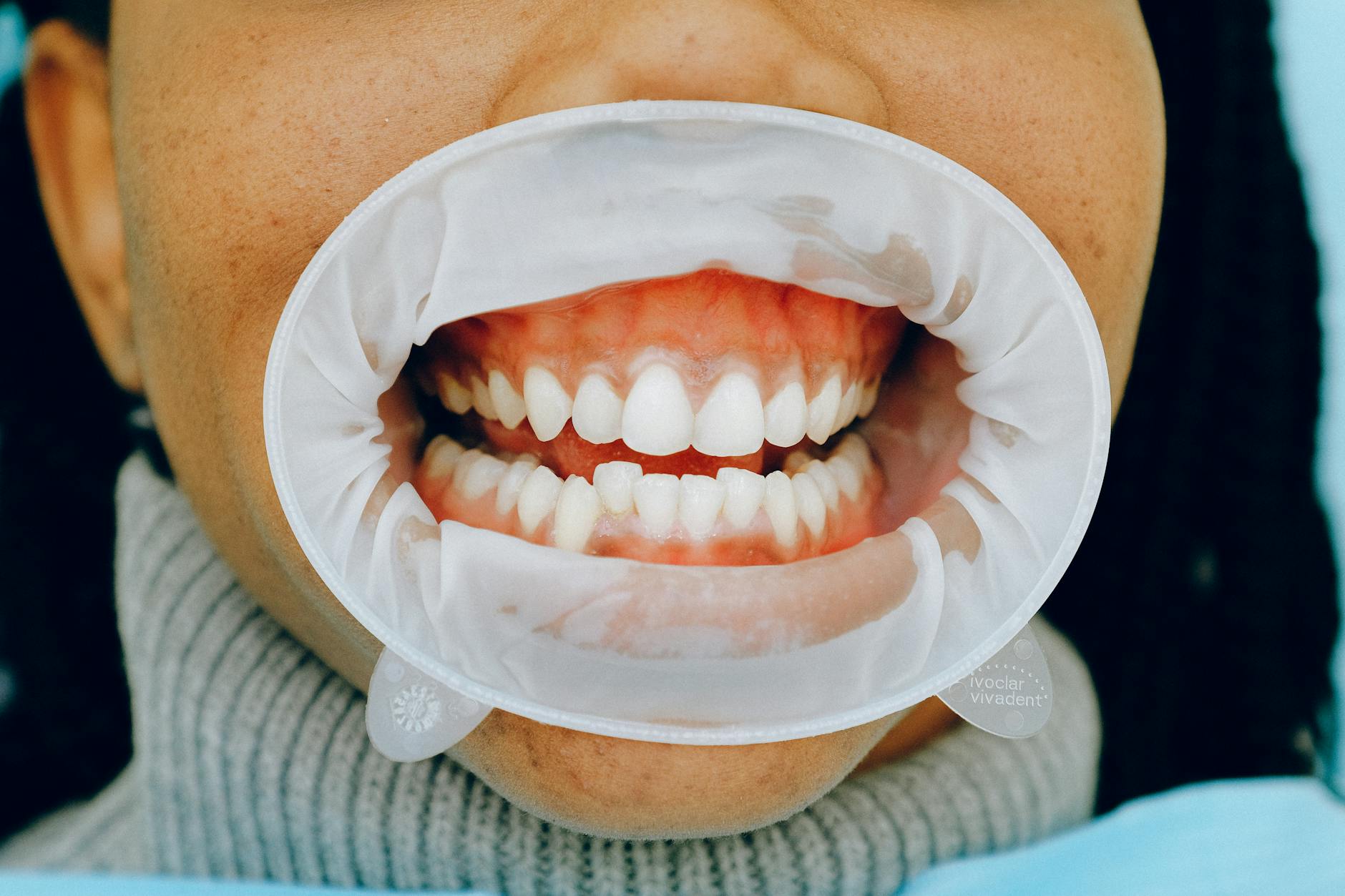
- dziąsła są blade różowe, nie krwawią przy szczotkowaniu ani nitkowaniu,
- zęby stoją stabilnie, nie ruszają się przy nacisku,
- kość otacza korzeń zęba na odpowiedniej wysokości,
- brak jest głębokich kieszonek dziąsłowych (pomiędzy dziąsłem a zębem).
Chore przyzębie wygląda i zachowuje się inaczej:
- dziąsła krwawią, są obrzęknięte lub zaczerwienione,
- zęby mogą mieć ruchomość, lekko „pływać”,
- kość wokół korzeni jest już częściowo zniszczona,
- tworzą się kieszonki, w których gromadzą się bakterie i kamień poddziąsłowy.
Jeśli w takiej sytuacji założy się most albo koronę, cały ciężar żucia i gryzienia spada na zęby, które mają osłabiony fundament kostny. To prosta droga do powikłań.
Co się dzieje z koroną lub mostem na zębach z aktywnym zapaleniem
Korona i most to prace sztywne. Rozkładają siły żucia, ale pod warunkiem, że filary są stabilne. Gdy przyzębie jest chore, dzieje się kilka niekorzystnych rzeczy:
- Zwiększa się ruchomość zębów filarowych – stan zapalny i utrata kości powodują, że zęby „pracują”. Przy sztywnym moście ruch jednego filaru przenosi się na drugi. Konsekwencją jest rozchwianie całej konstrukcji.
- Pogłębia się stan zapalny dziąseł wokół koron – brzegi koron są trudniejsze do oczyszczania, a przy chorych dziąsłach bakterie mają wręcz idealne środowisko do dalszego rozwoju.
- Wzrasta ryzyko nieszczelności – gdy filar się rusza, mikroszczeliny między koroną a zębem otwierają drogę dla bakterii. Pod koroną rozwija się próchnia, a ból pojawia się często dopiero wtedy, gdy problem jest zaawansowany.
- Odczucia pacjenta są gorsze – ból przy nagryzaniu, uczucie „luźnego mostu”, nieprzyjemny zapach z okolicy filarów.
Efekt bywa taki, że świeżo zrobiony most lub korona dobrze wyglądają na zdjęciu w karcie pacjenta, ale w ustach „nie chcą współpracować”.
Protetyka nie wyleczy paradontozy ani zapalenia dziąseł
Korona może zakryć przebarwiony, zniszczony ząb, ale nie zahamuje procesu niszczenia kości i przyczepu dziąsła. Paradontoza (zapalenie przyzębia) to choroba infekcyjno-zapalna – jej głównym „paliwem” są bakterie z płytki nazębnej i kamienia oraz reakcja organizmu na nie.
Jeśli:
- dziąsła krwawią przy dotyku,
- w kieszonkach jest kamień poddziąsłowy,
- martwiczo zmieniona tkanka nie została usunięta,
to założenie mostu lub korony nie zmieni faktu, że choroba nadal postępuje. W rzeczywistości może ją przyspieszać, bo utrudnia higienę, a pod mostem pojawiają się dodatkowe „zakamarki” dla płytki bakteryjnej.
Ryzyko utraty zębów filarowych i kosztowne re‑leczenie
Najczęstszy scenariusz błędu: pacjent dostaje koronę lub most na zębach z nieopanowanym zapaleniem przyzębia. Przez kilka miesięcy czy rok jest „dobrze”, potem zaczyna się ruchomość, ból, nieszczelność, problemy z jedzeniem.
W konsekwencji:
- zęby filarowe tracą kolejne milimetry kości,
- konieczne bywa ich usunięcie,
- cała praca protetyczna ląduje w koszu,
- nowe rozwiązanie (dłuższy most, implanty, proteza) jest jeszcze droższe i trudniejsze.
Z ekonomicznego punktu widzenia leczenie przyzębia przed protetyką nie jest kosztem dodatkowym, tylko inwestycją w stabilność późniejszych koron i mostów. Oszczędzanie na tej fazie kończy się zwykle podwójnym płaceniem – za pierwszą i potem za poprawkową pracę.
Podstawy – budowa przyzębia i jak choroba zmienia warunki pod most i koronę
Aby zrozumieć, czemu dentysta tak upiera się przy skalingach, kiretażach i „dziubaniu” przy dziąsłach, dobrze jest znać prostą mapę tkanek, które trzymają ząb w kości.
Elementy przyzębia – co tak naprawdę trzyma ząb
Przyzębie (aparat zawieszeniowy zęba) składa się z kilku elementów pracujących jak dobrze zgrany zespół:
- Dziąsło – miękka tkanka, którą widać, otacza szyjkę zęba i chroni głębiej położone struktury przed bakteriami,
- Kość wyrostka zębodołowego – część kości szczęki i żuchwy, w której osadzone są zęby,
- Wiązadła ozębnej – mikroskopijne włókna łączące korzeń zęba z kością, działają jak amortyzator,
- Cement korzeniowy – warstwa na powierzchni korzenia, do której przyczepiają się włókna ozębnej.
Mosty i korony „opierają się” na zębach, ale realną nośność konstrukcji wyznacza ilość i jakość kości oraz stan dziąseł i więzadeł. Ząb z piękną, mocną koroną, ale ze zniszczonym przyzębiem jest jak słupek płotu w miękkim błocie.
Jak zapalenie dziąseł przechodzi w zapalenie przyzębia
Zwykle wszystko zaczyna się niewinnie: lekki obrzęk, krwawienie przy szczotkowaniu, czasem metaliczny posmak. To zapalenie dziąseł – odwracalne, jeśli w porę zadba się o higienę i profesjonalne oczyszczenie.
Jeśli jednak:
- płytka i kamień nie są usuwane,
- higiena domowa jest niedokładna,
- dochodzi palenie papierosów, cukrzyca, stres,
stan zapalny schodzi głębiej, atakując więzadła ozębnej i kość. To już zapalenie przyzębia (paradontoza), w którym:
- utrata przyczepu dziąsłowego powoduje powstawanie kieszonek,
- bakterie z toksynami sięgają kości i ją niszczą,
- zęby powoli tracą podparcie, pojawia się ruchomość.
Każdy kolejny milimetr utraconej kości oznacza gorsze warunki do osadzenia koron i mostów. I odwrotnie – im wcześniej zatrzyma się proces, tym większa szansa na zachowanie zębów jako filarów.
Utrata kości, długość korzeni a stabilność filarów
Przy planowaniu korony czy mostu dentysta analizuje nie tylko to, ile szkliwa widać ponad dziąsłem, ale także to, ile korzenia i kości nie widać. W uproszczeniu: im dłuższy korzeń otoczony zdrową kością, tym stabilniejszy filar.
Gdy przyzębie jest chore:
- linia kości obniża się w kierunku wierzchołka korzenia,
- część korzenia traci kontakt z kością,
- korzeń „pracuje” w miękkiej tkance, zamiast solidnie siedzieć w kości.
Jeśli most ma duży zasięg (brak kilku zębów) i opiera się na dwóch słabych filarach, ryzyko niepowodzenia rośnie. Czasem paradoksalnie lepiej jest usunąć ząb z bardzo małą ilością kości i zastąpić brak innym rozwiązaniem (implant, dłuższy most), niż na siłę czynić z niego filar.
Biologiczna szerokość – dlaczego korona nie może „wcisnąć się” w dziąsło
Istnieje coś takiego jak biologiczna szerokość – to strefa tkanki łącznej i nabłonka przyczepionego pomiędzy krawędzią kości a początkiem kieszonki dziąsłowej, która musi mieć określoną wysokość, aby dziąsło było zdrowe.
Jeśli brzeg korony lub mostu zostanie zaplanowany:
- zbyt głęboko poddziąsłowo,
- bez uwzględnienia aktualnego poziomu kości,
dochodzi do naruszenia tej strefy. Organizm reaguje stanem zapalnym: dziąsło puchnie, krwawi, pacjent ma trudność z utrzymaniem czystości. To częsty powód przewlekłego zapalenia wokół „ładnej, świeżej” korony.
Dlatego przed protetyką konieczne jest nie tylko wyleczenie stanu zapalnego, ale też zaplanowanie kształtu i położenia brzegu korony w zgodzie z anatomią przyzębia. Czasem wymaga to chirurgicznej korekty dziąseł lub kości przed samą pracą protetyczną.

Najczęstsze objawy, że przyzębie woła o pomoc przed leczeniem protetycznym
Większość pacjentów zgłasza się do gabinetu „po koronę” wtedy, gdy ząb pęknie, ukruszy się albo wstyd już uśmiechać się w pracy. Tymczasem przyzębie często od dawna wysyłało sygnały, że potrzebuje uwagi.
Krwawienie, zaczerwienienie, metaliczny posmak
Objawy, które zwykle są bagatelizowane:
- krwawienie z dziąseł przy szczotkowaniu, nitkowaniu, a nawet gryzieniu twardszych pokarmów,
- obrzęk i „napuchnięcie” dziąseł wokół kilku lub wielu zębów,
- ciemnoczerwony kolor dziąseł, czasem z sinawym odcieniem,
- metaliczny posmak w ustach, zwłaszcza rano.
Pacjent często tłumaczy to: „bo za mocno myję szczoteczką” albo „bo mam wrażliwe dziąsła”. W praktyce to najczęściej objawy przewlekłego stanu zapalnego i sygnał, że przed protetyką trzeba pomyśleć o leczeniu przyzębia.
Ruchomość zębów, „rozjeżdżanie się” siekaczy, odsłonięte szyjki
Bardziej zaawansowane symptomy, które już bezpośrednio psują estetykę i komfort:
- ruchomość zębów – uczucie, że ząb „pracuje” przy dotyku językiem lub przy zgryzaniu,
- rozchodzenie się siekaczy – przerwy między przednimi zębami, zmiana ich ustawienia (zęby zaczynają „wachlować się” do zewnątrz),
- odsłonięte szyjki zębów – ząb wydaje się „dłuższy”, pacjent widzi brązowawe fragmenty korzenia,
- nadwrażliwość na zimno, ciepło, słodkie, dotyk szczoteczki w okolicy szyjek.
To już wyraźne objawy utraty kości i przyczepu dziąsła. Jeśli w tej fazie bez leczenia periodontologicznego założy się most lub korony, ryzyko rozchwiania filarów i utraty zębów w ciągu kilku lat jest bardzo wysokie.
Nieprzyjemny zapach i „tylko kamień” – mylące poczucie, że to drobiazg
Problemem, o którym pacjenci mówią szeptem, jest nieprzyjemny zapach z ust. Jeśli:
- oddech jest nieświeży mimo codziennego szczotkowania,
- po skrobaniu języka poprawa jest minimalna,
- zapach nasila się rano i wieczorem,
często przyczyną są głębokie kieszonki dziąsłowe wypełnione bakteriami, resztkami jedzenia i ropą. Pacjent jest zwykle przekonany, że „to tylko kamień do wyczyszczenia”. Po badaniu przyzębia okazuje się, że sytuacja jest znacznie bardziej złożona.
Krótki przykład z praktyki – „korona na ukruszony ząb” i niespodzianka
Częsty scenariusz: osoba zgłasza się z ukruszonym zębem trzonowym i prośbą o zrobienie korony. W wywiadzie wychodzi: krwawienie z dziąseł od lat, lekka ruchomość kilku zębów przednich, nieprzyjemny zapach. Pacjent „zawsze odkładał wizytę” na później.
Co dzieje się dalej w gabinecie – dlaczego „najpierw dziąsła”
W takim przypadku lekarz nie zaczyna od pobrania wycisków pod koronę, tylko od dokładnej oceny przyzębia. Zamiast słów „zrobimy szybko koronę”, częściej pada: „najpierw trzeba posprzątać fundament”. Dla pacjenta bywa to rozczarowujące, ale kilka faktów zwykle otwiera oczy:
- bez leczenia przyzębia nowa korona będzie osadzona w stanie zapalnym,
- krwawiące dziąsła utrudniają precyzyjne pobranie wycisku lub skan,
- ruchomość zębów może się zwiększyć po spięciu ich mostem, zamiast się zmniejszyć.
Po omówieniu sytuacji, zrobieniu zdjęć i pomiarze kieszonek pacjent dostaje plan: najpierw oczyszczanie, leczenie przyzębia, nauka higieny i dopiero później korona. Zwykle po kilku miesiącach dziąsła wyglądają inaczej, ząb jest stabilniejszy, a zapach z ust przestaje być codziennym zmartwieniem.
Diagnostyka – jak dentysta ocenia, czy najpierw trzeba leczyć przyzębie
Decyzja „najpierw periodontologia, potem protetyka” nie jest oparta na przeczuciu. To wynik kilku badań, które razem pokazują stan tkanek podtrzymujących zęby.
Wywiad – pytania, które zdradzają „cichą paradontozę”
Na pierwszej wizycie lekarz zbiera informacje, które często wydają się pacjentowi „nie na temat korony”. Padają pytania o:
- krwawienie z dziąseł (kiedy, jak często, przy jakich czynnościach),
- uczucie „swędzenia” dziąseł lub pulsowania,
- ruchomość zębów, przesuwanie się, pojawienie się szpar,
- nieprzyjemny zapach z ust i posmak,
- przebyte choroby ogólne: cukrzyca, choroby tarczycy, choroby autoimmunologiczne,
- palenie papierosów lub e-papierosów,
- stres, zgrzytanie zębami, zaciskanie w nocy.
Na tej podstawie lekarz wie, czy szukać tylko miejscowego problemu przy jednym zębie, czy raczej przygotować się na uogólnione zapalenie przyzębia.
Badanie kliniczne – sonda periodontologiczna zamiast „rzutu oka”
Sama oględziny w lusterku to za mało. Do oceny przyzębia używa się cienkiej, wyskalowanej sondy periodontologicznej. Dentysta:
- mierzy głębokość kieszonek dziąsłowych (zwykle w sześciu punktach wokół każdego zęba),
- sprawdza, czy przy delikatnym badaniu pojawia się krwawienie,
- ocenia konsystencję dziąseł – czy są sprężyste, czy miękkie i „rozpulchnione”,
- ocenia stopień ruchomości zębów,
- szuka miejsc z wysiękiem ropnym (tak, to właśnie ten „lekki ropny posmak”).
Wyniki tych pomiarów zapisywane są często w tabeli periodontologicznej. Jeśli kieszonki są płytkie (do 3 mm), a krwawienie minimalne, zwykle można planować protetykę równolegle z podstawowym oczyszczaniem. Głębsze kieszonki (4–6 mm i więcej) oraz wyraźne krwawienie to sygnał, że przyzębie wymaga osobnego leczenia.
Zdjęcia RTG – bez nich planowanie mostu to loteria
Nawet perfekcyjne oględziny dziąseł nie pokażą, co dzieje się z kością. Do oceny filarów protetycznych korzysta się z:
- zdjęć zębodołowych (punktowych) – dokładnie pokazują korzenie i otaczającą je kość danego zęba,
- zdjęcia pantomograficznego – przegląd całej szczęki i żuchwy,
- czasem CBCT (tomografia stożkowa) – przy planowaniu skomplikowanych prac, implantów, przebudów kości.
Na zdjęciu lekarz ocenia:
- poziom kości w stosunku do długości korzenia,
- kształt utraty kości – pozioma czy pionowa (ubytki „kieszonkowate”),
- ewentualne zmiany okołowierzchołkowe po leczeniu kanałowym,
- liczbę i kształt korzeni (ważne przy planowaniu filarów mostu).
Bywa, że ząb wyglądający w ustach „całkiem dobrze” na zdjęciu okazuje się mieć znacznie skrócone podparcie kostne. Taki kandydat na filar może nie przetrwać obciążenia mostem.
Analiza zgryzu – siły, które mogą „dobić” chore przyzębie
Przy planowaniu koron i mostów dentysta sprawdza, jak pacjent zagryza:
- w jakich punktach zęby stykają się najmocniej,
- czy występuje zgrzytanie, tarcie boczne, przeskakiwanie żuchwy,
- czy są parafunkcje – np. „podgryzanie” policzka, nagryzanie długopisów.
Choroba przyzębia sprawia, że zęby są mniej odporne na przeciążenia. Siły, które zdrowe przyzębie jeszcze by zniosło, przy zapaleniu i ubytku kości powodują szybsze rozchwianie zębów. Dlatego przed dużym mostem czasem stosuje się np. szynowanie zębów, korektę zgryzu lub szynę relaksacyjną na noc.
Testy bakteryjne i badania dodatkowe – kiedy są przydatne
W niektórych przypadkach, zwłaszcza przy agresywnych formach zapalenia przyzębia, lekarz może zlecić:
- testy bakteryjne z kieszonek dziąsłowych – identyfikujące szczególnie agresywne patogeny,
- badania krwi – np. przy podejrzeniu zaburzeń odporności, nieuregulowanej cukrzycy,
- konsultację diabetologiczną, kardiologiczną lub immunologiczną.
Dla pacjenta „po koronę” może to brzmieć jak „gruba przesada”, ale okres protetyczny bywa dobrym momentem, by wyłapać również problemy ogólnoustrojowe. Przyzębie często jest pierwszym miejscem, gdzie organizm sygnalizuje kłopoty.

Kiedy stanowczo NIE wolno od razu zakładać mostu lub korony
Istnieją sytuacje, w których założenie korony lub mostu na ząb z chorym przyzębiem jest jak zakładanie gipsu na złamaną nogę bez nastawienia kości – efekt będzie tylko pozornie „naprawczy”.
Aktywne, nieleczone zapalenie przyzębia z głębokimi kieszonkami
Jeśli wokół zębów planowanych jako filary stwierdza się:
- kieszonki dziąsłowe głębsze niż 5–6 mm,
- ropny wysięk przy ucisku dziąsła,
- rozległe krwawienie przy badaniu,
- wyraźne zaniki kości na RTG w tym rejonie,
osadzanie stałej pracy protetycznej jest przeciwskazane. Najpierw trzeba wyciszyć stan zapalny i zmniejszyć głębokość kieszonek. W przeciwnym razie bakterie będą dalej niszczyć kość, a most czy korona tylko zasłonią problem na zdjęciach do dokumentu.
Zaawansowana ruchomość filarów – zęby „tańczące” pod przyszłym mostem
Jeżeli ząb ma ruchomość wyraźnie wyczuwalną (stopień II–III), nie można traktować go jak pewnego filaru. Most oparty na takim zębie:
- przenosi dodatkowe obciążenia na już osłabione przyzębie,
- może działać jak dźwignia, przyspieszając utratę kości,
- często kończy „katapultą” – nagłym rozchwianiem i utratą filaru pod całą pracą.
W takich sytuacjach wchodzi w grę:
- najpierw intensywne leczenie przyzębia i szynowanie zębów (np. kompozytem i włóknem szklanym),
- a dopiero po ustabilizowaniu – rozważanie koron, mostów czy implantów,
- albo decyzja, że ząb nie nadaje się na filar i lepiej zaplanować inne rozwiązanie.
Nieuregulowana cukrzyca i ciężkie choroby ogólne
U pacjentów z niekontrolowaną cukrzycą, zaawansowanymi chorobami przyzębia i słabym gojeniem tkanek priorytetem jest:
- ustabilizowanie choroby ogólnej we współpracy z lekarzem prowadzącym,
- intensywna higiena i leczenie periodontologiczne,
- ograniczenie zabiegów inwazyjnych do minimum, dopóki stan ogólny się nie poprawi.
Stałe prace protetyczne wymagają dobrego gojenia i stabilnych tkanek. W przeciwnym razie dziąsła „uciekają” spod koron, odsłaniają brzegi, a całość wygląda i funkcjonuje coraz gorzej.
Brak współpracy w zakresie higieny – kiedy korona byłaby tylko „makijażem”
Zdarzają się pacjenci, którzy otwarcie mówią: „i tak nie będę nitkować zębów” albo „szczotkuję jak pamiętam”. Przy zaawansowanym zapaleniu przyzębia i planowanych mostach taka deklaracja jest bardzo poważnym sygnałem ostrzegawczym.
Bez zmiany nawyków higienicznych nawet najlepiej przeprowadzone leczenie przyzębia szybko traci efekty. Zakładanie rozległych mostów u osoby, która nie czyści zębów, kończy się zwykle:
- szybkim nawrotem zapalenia,
- próchnicą przy brzegach koron,
- koniecznością przedwczesnej wymiany prac.
W takich przypadkach lepsze bywają rozwiązania prostsze i łatwiejsze w utrzymaniu (np. protezy ruchome), a docelowe korony i mosty dopiero po udowodnieniu, że szczoteczka i nić faktycznie stały się codziennością.
Ostre stany zapalne – ropień, ból, obrzęk
Przy bólu, dużym obrzęku, ropniu przyzębnym lub okołowierzchołkowym planowanie koron i mostów schodzi na dalszy plan. Najpierw konieczne jest:
- otwarcie i drenaż ropnia (jeśli to konieczne),
- leczenie kanałowe zęba lub leczenie przyzębia w trybie pilnym,
- czasem antybiotykoterapia wspomagająca.
Dopiero po opanowaniu ostrego stanu zapalnego można rzetelnie ocenić, czy ząb nadaje się na filar, czy wymaga usunięcia, i jak zaplanować dalszą odbudowę.
Etapy leczenia przyzębia przed rekonstrukcją protetyczną
Leczenie przyzębia to nie jeden zabieg, tylko proces. Dobrze zaplanowany może wydłużyć życie zębów o wiele lat i znacząco poprawić efekty późniejszej protetyki.
Pierwsza faza – oczyszczanie i „reset” warunków w jamie ustnej
Na starcie celem jest usunięcie tego, co podtrzymuje stan zapalny:
- skaling naddziąsłowy – usunięcie kamienia z widocznych powierzchni zębów,
- skaling poddziąsłowy – oczyszczenie korzeni w kieszonkach, często w znieczuleniu miejscowym,
- piaskowanie – usunięcie osadów, przebarwień, płytki bakteryjnej z trudno dostępnych miejsc,
- wygładzenie korzeni (root planing) – tak by bakterie miały gorsze warunki do przylegania.
Po takim „generalnym sprzątaniu” dziąsła zwykle przez kilka dni mogą być tkliwe, ale już po 1–2 tygodniach:
- zmniejsza się krwawienie,
- obrzęk ustępuje,
- pacjent widzi, że zęby „wyglądają inaczej” – często wydają się dłuższe, bo obrzęknięte dziąsła przestają je optycznie skracać.
Instruktaż higieny – bez tego efekty szybko się cofają
Sama wizyta w gabinecie nie zatrzyma paradontozy, jeśli domowa pielęgnacja nie ulegnie zmianie. Dlatego istotnym etapem jest instruktaż higieny dopasowany do konkretnej osoby:
- dobór odpowiedniej szczoteczki (często miękkiej lub średniej) i techniki szczotkowania,
- nauka korzystania z nici dentystycznej lub taśm międzyzębowych,
- dobór szczoteczek międzyzębowych o odpowiednich rozmiarach,
- ewentualne płukanki antybakteryjne – stosowane przez określony czas, nie „na wieczność”.
Faza kontrolna – sprawdzenie, czy przyzębie „kupuje” współpracę
Po około 6–12 tygodniach od pierwszego oczyszczania i wdrożenia higieny przychodzi moment prawdy. Podczas wizyty kontrolnej periodontolog lub stomatolog ponownie mierzy kieszonki, ocenia krwawienie i ruchomość zębów. To czas, gdy zapadają pierwsze konkretniejsze decyzje protetyczne.
Na tej wizycie lekarz:
- porównuje głębokość kieszonek z pomiarami wyjściowymi,
- sprawdza, w których miejscach wciąż występuje krwawienie przy badaniu,
- ocenia, czy ruchomość zębów się zmniejszyła, czy pozostała bez zmian,
- patrzy, jak pacjent radzi sobie z higieną – co widać po ilości płytki i kamienia.
Jeżeli stan zapalny wyraźnie się wyciszył, a kieszonki spłyciły, można zacząć wstępnie myśleć o koronach i mostach. Gdy jednak w niektórych rejonach nadal utrzymują się głębokie kieszonki i krwawienie, konieczne jest przejście do kolejnego etapu – leczenia chirurgicznego lub półchirurgicznego.
Zabiegi kiretażu i leczenie zamknięte – „głębsze sprzątanie” kieszonek
Jeżeli po pierwszej fazie wciąż występują kieszonki 5–6 mm i więcej, a kość jest częściowo zachowana, lekarz może zaproponować kiretaż zamknięty. To dokładniejsze oczyszczanie wnętrza kieszonek pod znieczuleniem.
Podczas kiretażu:
- instrumentami ręcznymi i ultradźwiękowymi usuwa się złogi kamienia z powierzchni korzenia,
- ściany kieszonki są mechanicznie oczyszczane z zakażonej ziarniny,
- korzeń zostaje ponownie wygładzony,
- czasem stosuje się dodatkowo preparaty antyseptyczne lub antybiotykowe miejscowo.
Po takim zabiegu dziąsło ma szansę ponownie „przykleić się” do oczyszczonego korzenia, a kieszonka ulega spłyceniu. Ten etap bywa kluczowy, gdy planuje się później korony o precyzyjnie zaprojektowanym brzegu – trzeba wiedzieć, gdzie faktycznie kończy się zdrowy przyczep dziąsła, a gdzie zaczyna się strefa wysokiego ryzyka.
Zabiegi chirurgiczne przyzębia – gdy trzeba poprawić „architekturę” tkanek
Przy głębszych, nieregularnych ubytkach kości samo oczyszczanie zamknięte nie wystarczy. Wtedy w grę wchodzą zabiegi chirurgiczne periodontologiczne:
- operacje płatowe – chirurg wykonuje nacięcia, odwarstwia płat dziąsłowy, dokładnie czyści korzenie i kość pod kontrolą wzroku, a następnie modeluje tkanki i zszywa dziąsło w nowym położeniu,
- regeneracja kości (GBR, GTR) – w wybranych przypadkach stosuje się materiały kościozastępcze, błony zaporowe czy emdogain, aby odbudować część utraconego podparcia,
- chirurgia korekcyjna – modelowanie kości i dziąseł tak, żeby kieszonki stały się płytsze i łatwiejsze do czyszczenia.
Pacjenci często pytają, czy tak zaawansowana „operacja” ma sens, skoro i tak planowane są korony lub mosty. Ma – bo bez stabilnego, łatwego do utrzymania w czystości przyczepu dziąsłowego każda korona będzie funkcjonować krócej. Dodatkowo chirurg może od razu tak ukształtować brzegi dziąseł, by przyszłe korony wyglądały naturalnie, bez sztucznych „schodków” czy czarnych trójkątów między zębami.
Stabilizacja zgryzu i szynowanie – zabezpieczenie osłabionych filarów
Gdy zęby są rozchwiane, a jednocześnie planuje się je zachować jako filary, potrzebne bywa dodatkowe wsparcie mechaniczne. Szynowanie daje zębom „kolektywne” podparcie – zamiast tańczyć każdy osobno, trzymają się razem.
Do stabilizacji stosuje się m.in.:
- szyny kompozytowe z włóknem szklanym od strony językowej/podniebiennej,
- tymczasowe korony połączone ze sobą jako szyna,
- akrylowe szyny nakładane na zęby (często równocześnie pełniące funkcję szyny relaksacyjnej przy bruksizmie).
Szynowanie może być czasowe – na okres leczenia przyzębia i „testowania” zębów – albo dłuższe, gdy ruchomość jest większa, ale stabilna. Często dopiero po kilku miesiącach od szynowania można ocenić, czy dany ząb nadaje się na stały filar mostu, czy lepiej szukać innego rozwiązania.
Prace tymczasowe – „wersja demo” przyszłych koron i mostów
Przed ostatecznymi koronami i mostami zwykle pojawia się etap prac tymczasowych. To nie tylko kwestia estetyki na czas leczenia, ale również ważny test dla przyzębia.
Korony lub mosty tymczasowe pozwalają sprawdzić:
- jak dziąsło reaguje na nowy kształt zęba,
- czy pacjent jest w stanie skutecznie czyścić okolice przyszyjkowe i przestrzenie pod przęsłem,
- czy nie dochodzi do podrażnień, otarć i nawracającego stanu zapalnego,
- jak zachowuje się zgryz – czy nie pojawiają się nowe przeciążenia.
W razie potrzeby tymczasówki można łatwo skorygować: skrócić, wydłużyć, zmienić ich zarys przydziąsłowy, ułatwić przejście szczoteczek międzyzębowych. Lepiej eksperymentować na etapie „demo”, niż później walczyć z gotową ceramiką, której praktycznie nie da się znacząco przerobić.
Projektowanie brzegów koron przy wrażliwym przyzębiu
Gdy przychodzi czas na ostateczne korony i mosty, kluczowe staje się miejsce przebiegu ich brzegu. Przy chorych lub wyleczonych, ale wciąż wrażliwych dziąsłach zbyt agresywne „wpychanie” brzegu korony pod dziąsło kończy się chronicznym stanem zapalnym.
Przy planowaniu uwzględnia się m.in.:
- poziom przyczepu dziąsłowego – brzeg korony nie może wchodzić zbyt głęboko w strefę przyczepioną,
- rodzaj materiału – gładka ceramika lub cyrkon zwykle lepiej tolerowane niż chropowata metaloceramika z niedokładnym brzegiem,
- historię pacjenta – przy nawracających zapaleniach bezpieczniej bywa zaprojektować brzeg naddziąsłowo lub płytko poddziąsłowo, łatwy do kontroli i czyszczenia.
Czasem kompromis estetyczny (minimalnie widoczna granica korony) jest ceną za spokojne, niezapalne dziąsło. Przy zębach bocznych zwykle można pozwolić sobie na taki „ukłon” w stronę zdrowia, bo i tak niewiele osób zagląda pacjentowi tak głęboko w policzek.
Specjalne konstrukcje mostów przy obciążonym przyzębiu
Mosty u osób z wyleczoną chorobą przyzębia projektuje się inaczej niż u pacjentów z idealnie zdrową kością. Trzeba wziąć pod uwagę, że podparcie jest słabsze, a ryzyko przeciążenia – większe.
Przy planowaniu konstrukcji protetyk zwraca uwagę na:
- liczbę filarów – czasem lepiej rozłożyć obciążenie na większą liczbę zębów, aby każdy „dźwigał” mniej,
- długość przęsła – unika się bardzo długich mostów przez liczne braki, szczególnie w odcinkach bocznych,
- rodzaj przęsła – kształt pontyków (zębów zastępczych) tak, by łatwo było czyścić przestrzeń pod nimi, np. kształt „jajowaty” lub „saneczkowy”,
- kontakty zgryzowe – minimalizuje się przeciążające kontakty na filarach o osłabionym przyzębiu, czasem zmniejsza się szerokość powierzchni żujących.
Przy mocno zredukowanej kości bywa, że zamiast jednego rozległego mostu lepiej zaplanować kilka krótszych prac lub połączyć mosty z protezą ruchomą. Brzmi mniej „luksusowo”, ale często pozwala uratować zęby filarowe przed przedwczesną utratą.
Most czy implant przy chorobie przyzębia – co z czym się „lubi”
Pacjenci często pytają, czy skoro ich własne zęby mają problem z przyzębiem, to może implanty będą lepsze. Odpowiedź brzmi: i tak, i nie.
Implant nie psuje się jak ząb, ale jego otoczenie również może chorować – na mukozitis (zapalenie błony śluzowej wokół implantu) i periimplantitis (zapalna utrata kości wokół implantu). U osób z chorobą przyzębia ryzyko tych powikłań jest istotnie wyższe.
Decydując między mostem a implantem, lekarz bierze pod uwagę:
- stopień utraty kości wokół potencjalnych filarów – czy zęby w ogóle nadają się jeszcze do wykorzystania,
- poziom higieny i motywację pacjenta,
- stabilność wyleczonej choroby przyzębia – czy od miesięcy/lat wszystko jest pod kontrolą,
- rozmieszczenie braków – czasem implant jako dodatkowy „filar” skraca przęsło i poprawia rokowanie całej pracy.
Implanty bywają świetnym uzupełnieniem planu protetycznego przy chorobie przyzębia, ale tylko wtedy, gdy pacjent udowodnił już, że potrafi utrzymać bardzo dobrą higienę i regularnie stawia się na kontrole. Inaczej implant może podzielić los zębów – tyle że szybciej i drożej.
Higiena wokół mostów i koron u pacjentów periodontologicznych
Gdy na wyleczonym przyzębiu pojawi się już korona lub most, opieka dopiero się zaczyna. Osoby z historią choroby przyzębia muszą traktować higienę wokół prac protetycznych jak codzienny „serwis gwarancyjny”.
Na liście obowiązkowej znajdują się najczęściej:
- szczoteczka manualna lub elektryczna o odpowiednio dobranej twardości,
- szczoteczki międzyzębowe dobrane do szerokości prześwitów – każda przestrzeń może potrzebować innego rozmiaru,
- nici typu superfloss lub gwintowane nici do czyszczenia pod przęsłem mostu,
- irygator wodny – jako uzupełnienie, a nie jedyne narzędzie higieniczne,
- okresowe (np. 1–2 razy w roku) profesjonalne oczyszczanie prac protetycznych w gabinecie.
Przy pierwszych próbach manewrowania nićmi pod mostem wielu pacjentów czuje się jak przy eksperymencie z origami w lustrze. Po kilku dniach ręce jednak „zapamiętują trasę” i cała procedura trwa kilkadziesiąt sekund. Zysk w postaci spokojnych, nieropiących dziąseł jest tego wysiłku zdecydowanie wart.
Wizyty podtrzymujące – „przeglądy techniczne” przyzębia i protetyki
Po zakończeniu leczenia przyzębia i wykonaniu koron lub mostów konieczne jest ustalenie harmonogramu wizyt podtrzymujących. Dla pacjentów z chorobą przyzębia typowy odstęp to 3–6 miesięcy, w zależności od ryzyka.
Na takich wizytach lekarz i higienistka:
- oceniają stan dziąseł i głębokość kieszonek przy filarach i w okolicy przęseł,
- kontrolują obecność płytki i kamienia – i w razie potrzeby wykonują skaling oraz piaskowanie,
- sprawdzają dopasowanie brzegów koron – czy nie doszło do odcementowania lub odprysku,
- korygują kontakty zgryzowe, jeśli w międzyczasie coś się zmieniło (np. po utracie innego zęba),
- aktualizują instruktaż higieny – bo nawyki lub warunki w jamie ustnej mogą się zmieniać.
Te regularne „przeglądy techniczne” często decydują o tym, czy most przetrwa kilkanaście lat, czy kilka. Przy zębach z historią choroby przyzębia i tak podwyższonym ryzyku to właśnie systematyczna kontrola bywa największym sprzymierzeńcem.
Przebudowa uśmiechu „na raty” – kiedy nie robić wszystkiego naraz
U pacjentów z rozległą chorobą przyzębia i wieloma brakami utraconymi z powodu paradontozy pełna odbudowa protetyczna często musi być rozłożona w czasie. Zbyt szybka, jednorazowa „metamorfoza” zwiększa ryzyko, że przyzębie nie nadąży za zmianami.
Rozsądnym podejściem bywa:
- najpierw ustabilizowanie kluczowych zębów filarowych i leczenie przyzębia w strategicznych rejonach,
- następnie wykonanie prac w jednym łuku (np. w szczęce), z pracą tymczasową w drugim,
- po okresie obserwacji – przejście do drugiego łuku lub kolejnych odcinków,
- stopniowe wprowadzanie implantów, jeśli są w planie, tak by móc na bieżąco oceniać reakcję tkanek.
Najczęściej zadawane pytania (FAQ)
Czy można założyć koronę lub most, jeśli mam krwawiące dziąsła?
Technicznie się da, ale z punktu widzenia zdrowia zębów to kiepski pomysł. Krwawiące, obrzęknięte dziąsła i utrata kości oznaczają, że ząb ma osłabiony „fundament”. Sztywna korona czy most przenoszą duże siły żucia na filary, które w takim stanie po prostu mogą tego nie wytrzymać.
Efekt bywa taki, że praca protetyczna przez chwilę wygląda dobrze, a po kilku miesiącach pojawia się ból przy nagryzaniu, uczucie „luźnego mostu”, stan zapalny wokół koron i nieprzyjemny zapach. Dlatego najpierw opanowuje się zapalenie dziąseł/przyzębia, a dopiero potem odbudowuje zęby protetycznie.
Dlaczego przed koroną lub mostem trzeba leczyć paradontozę?
Paradontoza niszczy kość i więzadła, które trzymają ząb. To tak, jakby stawiać ciężki garaż na spróchniałych słupkach – na początku stoi, ale długo nie pociągnie. Jeśli zapalenie przyzębia jest aktywne, ząb-filarek traci kolejne milimetry kości, staje się ruchomy, a wraz z nim zaczyna „tańczyć” cała konstrukcja protetyczna.
Leczenie paradontozy (skaling, kiretaż, poprawa higieny, czasem zabiegi chirurgiczne) stabilizuje kość i dziąsła. Dopiero na takim, uspokojonym podłożu korony i mosty mają sensowną szansę przetrwać lata, zamiast szybciej trafić do kosza.
Jakie objawy świadczą, że najpierw trzeba leczyć dziąsła, a nie robić most czy koronę?
Alarm powinny włączyć przede wszystkim:
- krwawienie dziąseł przy szczotkowaniu, nitkowaniu lub gryzieniu twardszych pokarmów,
- obrzęk, zaczerwienienie, ból dziąseł, nieprzyjemny zapach z ust,
- uczucie „ruszających się” zębów, zmiany ustawienia zębów, szpary między nimi,
- informacja od dentysty o obecności głębokich kieszonek i utracie kości na zdjęciu RTG.
Jeśli pojawia się kilka z tych objawów naraz, rozsądniej jest wstrzymać się z koronami i mostami, dopóki przyzębie nie zostanie wyleczone i ustabilizowane.
Co grozi, jeśli założę koronę lub most na chorych dziąsłach?
Najczęstsze problemy to narastająca ruchomość zębów filarowych, ból przy nagryzaniu i stan zapalny dziąseł wokół koron. Zęby, które już miały mało kości, pod dodatkowym obciążeniem tracą jej jeszcze więcej – aż w końcu trzeba je usunąć.
Do tego dochodzi ryzyko nieszczelności: ruszający się filar powoduje mikroszczeliny między zębem a koroną, gdzie wchodzą bakterie. Pod koroną rozwija się próchnia, a całe leczenie trzeba zaczynać od nowa – często z jeszcze większym zakresem (dłuższy most, implanty, proteza). Finansowo i zdrowotnie to klasyczny „podwójny rachunek”.
Czy korona może wyleczyć paradontozę albo zapalenie dziąseł?
Nie. Korona działa jak ładna „czapka” na ząb – zakrywa zniszczone szkliwo, przebarwienia, wzmacnia mechanicznie koronę zęba, ale nie wpływa na przyczynę choroby przyzębia. Bakterie w płytce i kamieniu oraz reakcja organizmu na nie działają dalej, niszcząc kość i więzadła.
Jeśli pod koroną i wokół niej pozostanie stan zapalny, choroba może nawet przyspieszyć, bo higiena wokół brzegów koron jest trudniejsza, a pod mostem pojawiają się dodatkowe zakamarki dla płytki nazębnej.
Jak wygląda leczenie przyzębia przed wykonaniem mostu lub korony?
Plan jest zwykle etapowy. Najpierw wykonuje się profesjonalne oczyszczanie zębów: skaling naddziąsłowy i poddziąsłowy, piaskowanie, usuwanie kamienia z kieszonek. Do tego dochodzi dokładne instruktaż higieny domowej – szczotkowanie, nitkowanie, szczoteczki międzyzębowe, irygator.
Przy głębszych kieszonkach i utracie kości potrzebne bywają kiretaże (oczyszczanie kieszonek w znieczuleniu), a czasem zabiegi chirurgiczne korygujące dziąsła i kość. Dopiero gdy stan zapalny się wyciszy, kieszonki się spłycą, a zęby się ustabilizują, można bezpieczniej planować ostateczne korony i mosty.
Czy zawsze da się uratować ząb jako filar mostu przy chorych dziąsłach?
Niekoniecznie. Jeśli ząb ma bardzo dużą utratę kości dookoła korzenia, jest mocno ruchomy lub ma niekorzystną budowę korzenia, bywa, że rozsądniej jest go usunąć. Próba zrobienia z takiego zęba filaru kończy się zwykle szybkim niepowodzeniem.
Czasem lepszym rozwiązaniem jest wydłużenie mostu, zastosowanie implantów albo inny typ uzupełnienia (np. proteza). Dobry periodontolog i protetyk ocenią na podstawie badania i RTG, które zęby mają realną szansę utrzymać most czy koronę, a które tylko „udają” stabilne.
Co warto zapamiętać
- Chore przyzębie to zły fundament dla koron i mostów – przy krwawiących, obrzękniętych dziąsłach i utracie kości każda sztywna praca protetyczna ma dużo większe ryzyko rozchwiania i awarii.
- Korony i mosty nie leczą paradontozy ani zapalenia dziąseł – mogą zakryć problem estetycznie, ale nie zatrzymują niszczenia kości; w praktyce często przyspieszają chorobę, bo utrudniają higienę.
- Założenie mostu na zębach z aktywnym stanem zapalnym zwiększa ruchomość zębów filarowych, ryzyko nieszczelności i bólu przy nagryzaniu – pacjent ma „ładny uśmiech” tylko na zdjęciu, a w ustach zaczyna się techniczny dramat.
- Przy chorych dziąsłach brzegi koron stają się świetną kryjówką dla bakterii i kamienia – stan zapalny wokół prac protetycznych łatwo się pogłębia, pojawia się nieprzyjemny zapach i krwawienie przy czyszczeniu.
- Brak wcześniejszego leczenia przyzębia kończy się często utratą zębów filarowych i koniecznością wykonania nowej, zwykle bardziej rozległej i droższej pracy (dłuższy most, implanty, proteza) – czyli podwójnym płaceniem za ten sam odcinek uśmiechu.
- Leczenie przyzębia (skaling, kiretaże, oczyszczenie kieszonek) przed koronami i mostami to inwestycja w trwałość protetyki – bez stabilnej kości i zdrowych dziąseł nawet najlepsza korona jest jak płot wstawiony w błoto.